Tendinite e Tendinose do Tendão Calcâneo
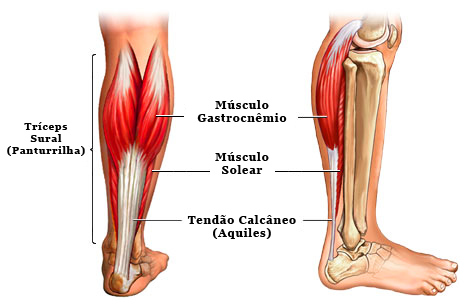
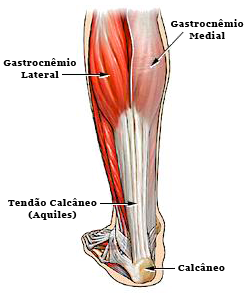
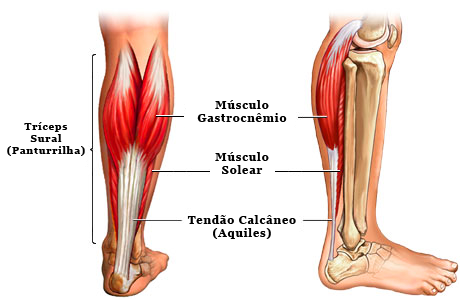
O tendão calcâneo, popularmente chamado de tendão de Aquiles, é o tendão mais espesso e resistente do corpo humano. Ele é formado pela porção tendinosa dos três ventres musculares que formam a panturrilha, o gastrocnêmio medial, o gastrocnêmio lateral e o solear. Na sua porção mais baixa insere-se no calcâneo (osso do calcanhar).
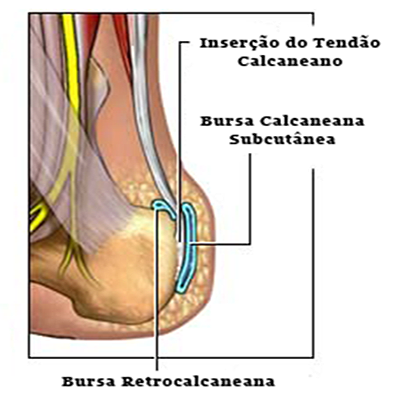
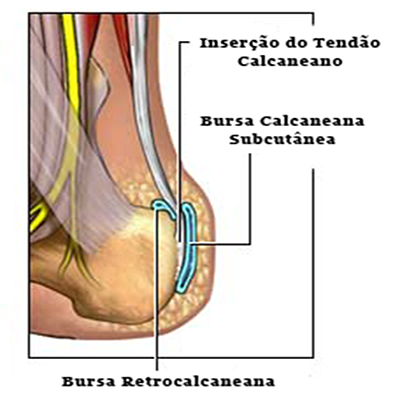
Em sua área de inserção no calcâneo existem duas bursas (bolsas de líquido): uma entre o osso e o tendão, e outra entre a pele e o tendão; relacionadas muitas vezes com processos inflamatórios e dor localizada nesta região (bursite).
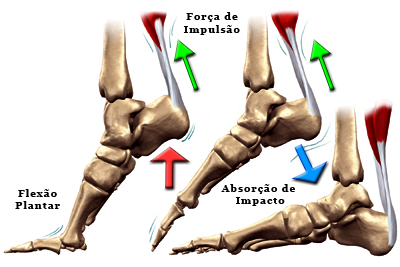
O tendão calcâneo é o mais importante tendão flexor do tornozelo. Sua ação é primordial para o desprendimento do pé na marcha, para dar arrancada e força na corrida e no salto. Além disso, ele absorve grande parte do impacto na fase de aterrissagem após o ato de saltar.
A inflamação do tendão calcâneo (tendão de Aquiles) é bastante frequente e é queixa comum entre as pessoas com sobrepeso e em atletas, principalmente os corredores e saltadores.
Existem vários fatores que predispõe ao aparecimento do processo inflamatório desse tendão: sobrepeso, idade avançada, características anatômicas (pé cavo, deformidades do calcanhar), despreparo físico (encurtamento tendíneo, diminuição de força e flexibilidade), atividades de impacto ou de movimentos repetitivos do tornozelo e calçados inadequados que apertam e machucam o calcanhar.
A tendinite é um processo inflamatório agudo, de início repentino. Apresenta inchaço e dor, principalmente aos esforços ou nas atividades físicas que envolvem o tendão acometido, causada por pequenas lesões (microrrupturas) na estrutura do tendão.
O termo tendinose refere-se a um processo inflamatório de evolução mais prolongada, mais crônica. Apresenta, muitas vezes, degeneração importante do tecido tendíneo com grande risco de ruptura total do tendão.
As alterações inflamatórias podem ocorrer no local de inserção, onde o tendão prende-se ao osso calcâneo (tendinite insercional), ou um pouco mais acima, na sua porção mais proximal (tendinite não-insercional).
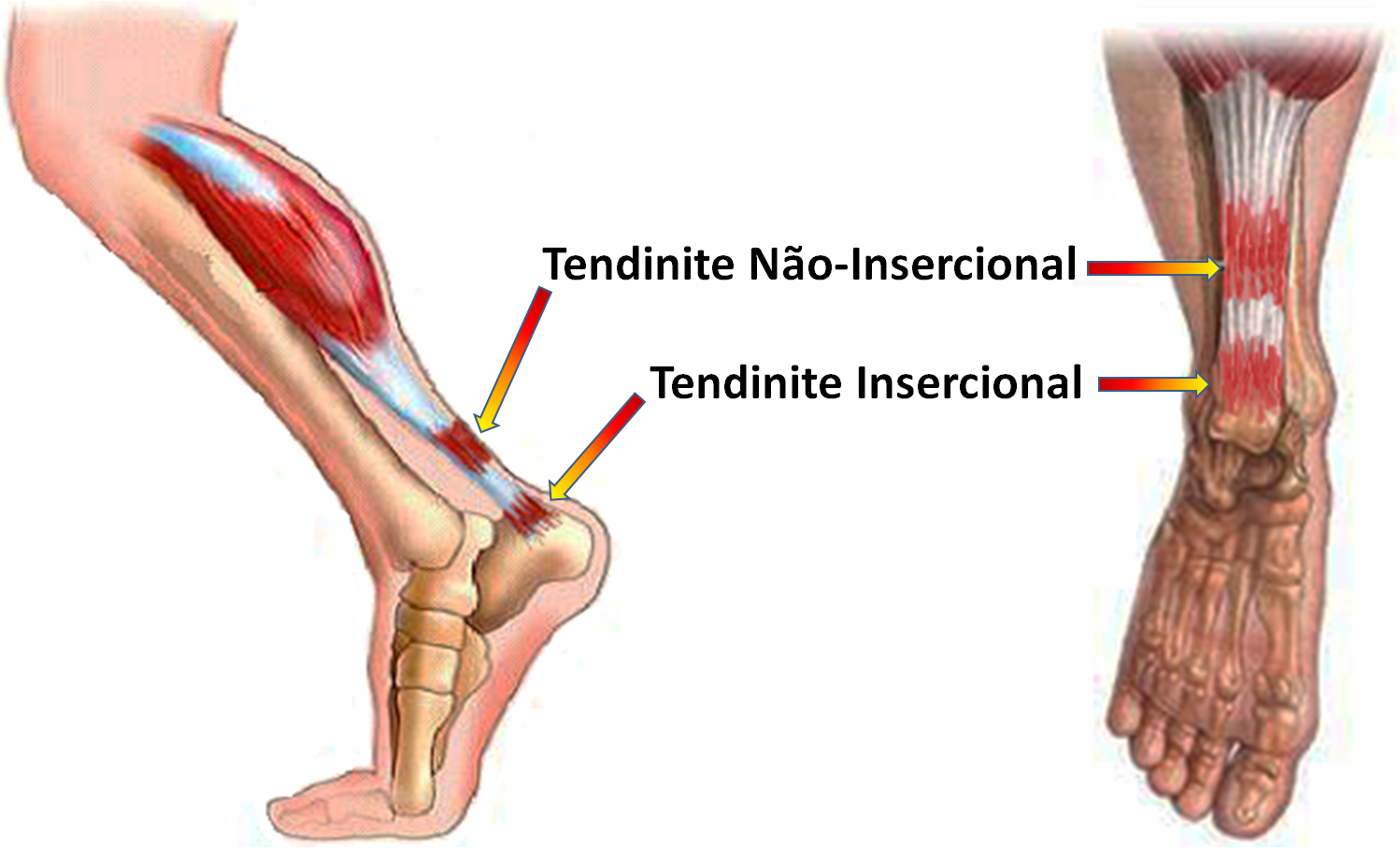
A tendinite insercional ocorre junto ao osso do calcanhar e muitas vezes está relacionada às deformidades da proeminência superior e posterior do calcâneo (Deformidade de Haglund) ou a formação de calcificação interna do tendão (esporão).
A tendinite não-insercional acomete a porção média do tendão calcâneo, aproximadamente entre 2 e 6 cm acima de sua inserção.
Inicialmente a dor é mais intensa nos primeiros passos da manhã e durante ou após a realização de atividades físicas. Porém, com o aumento da lesão e do processo inflamatório envolvendo o tendão, a dor pode ser recorrente aos mínimos esforços ou tornar-se constante, mesmo em repouso.
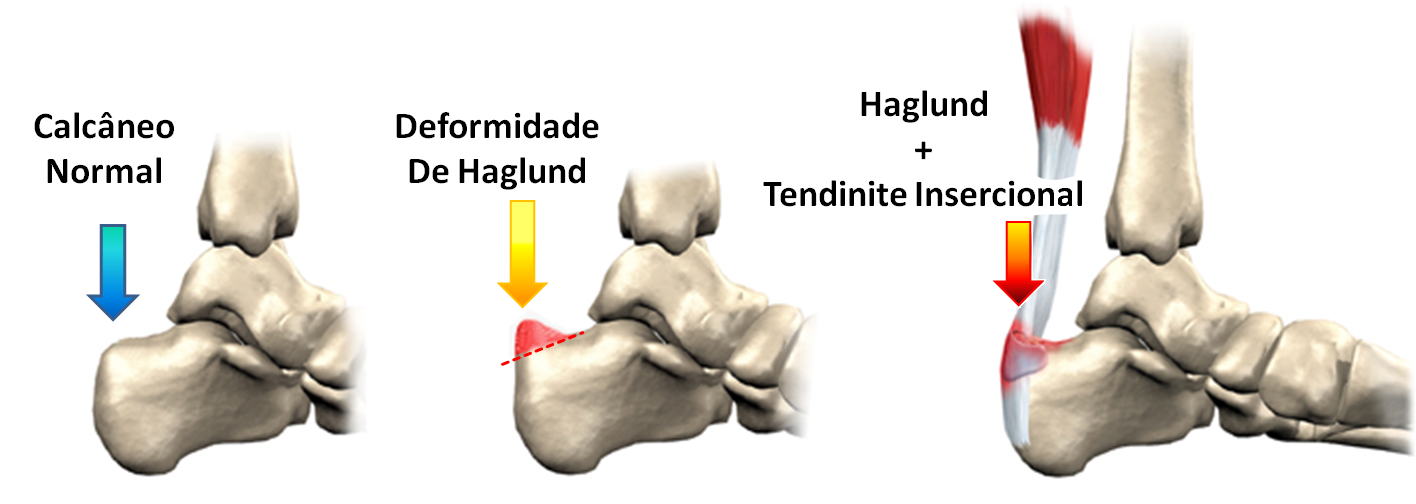
Deformidade de Haglund :
A deformidade de Haglund é uma proeminência óssea do calcâneo que está associado com a tendinite insercional por mecanismo de impacto repetitivo contra o tendão calcâneo (tendão de Aquiles), quando coexistem chamamos de síndrome de Haglund.
Essa deformidade ocorre por variação anatômica, não é uma doença. Pode estar presente e nunca apresentar sintomas ou desconforto.
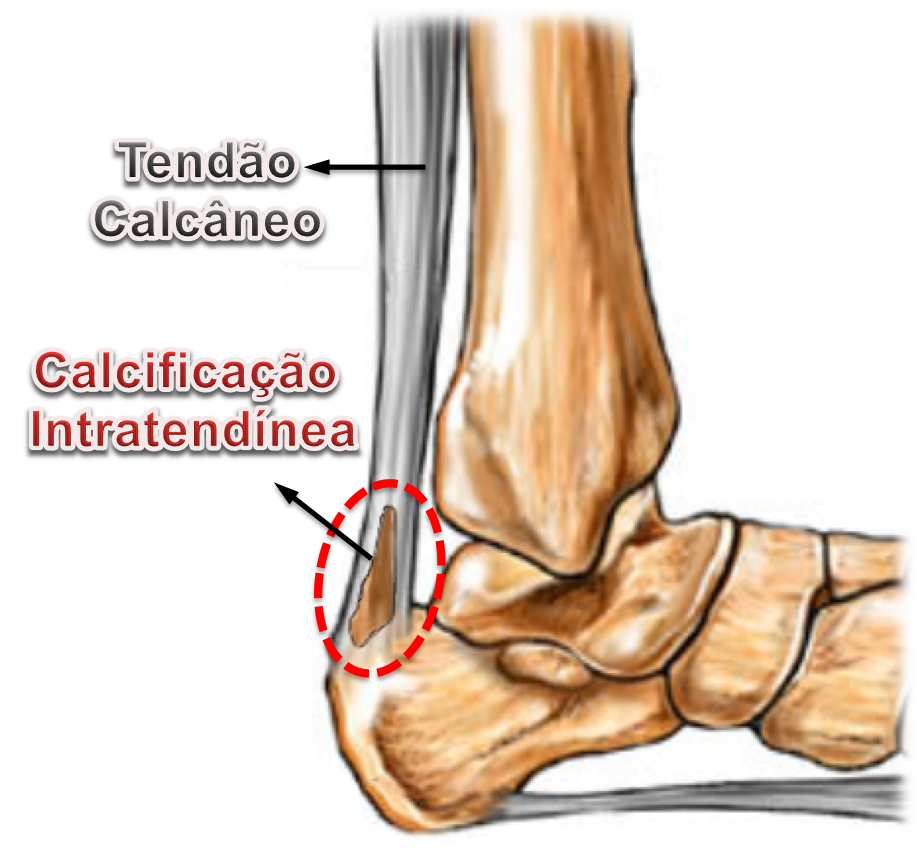
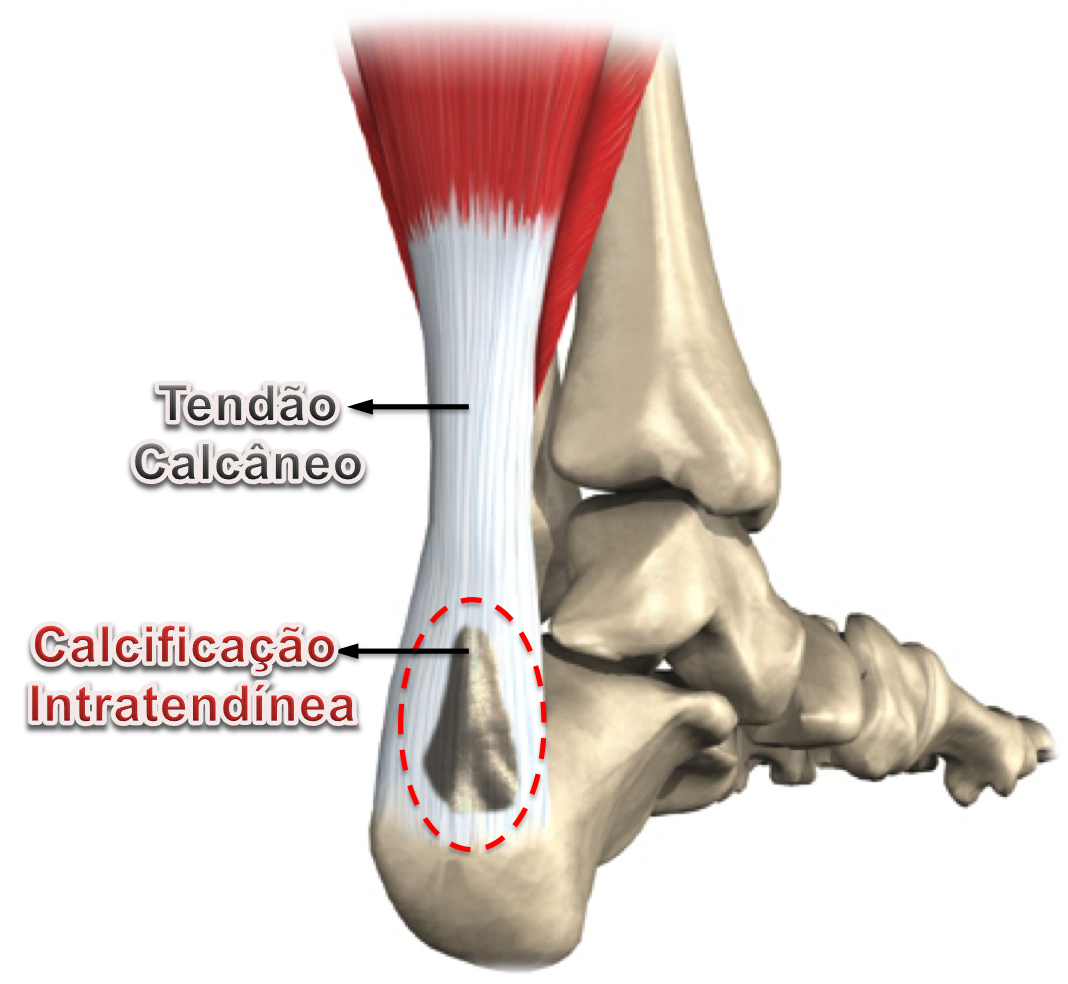
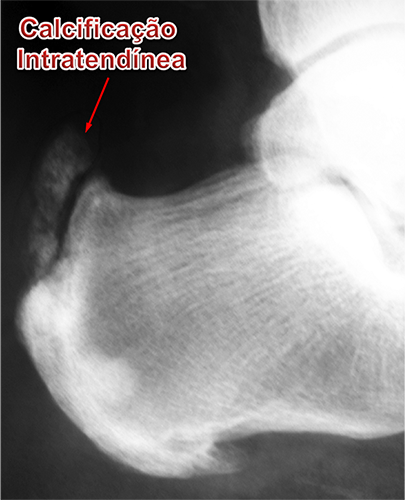
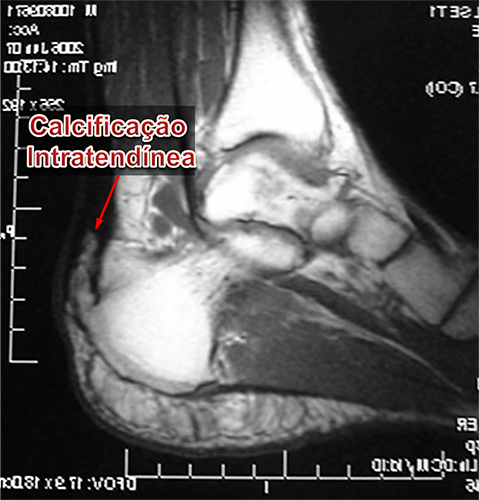
Calcificação Intratendínea (Esporão do Tendão de Aquiles) :
A calcificação intratendinea, popularmente chamada de esporão do tendão de Aquiles, forma-se por uma alteração celular degenerativa das fibras do tendão. Isto ocorre pela alternância, durante um longo período de tempo, entre os processos de inflamação, microrruptura e reparo local. Portanto, a constante tentativa de cicatrização de uma lesão crônica do tendão leva à sua degeneração e calcificação local de suas fibras.
O diagnóstico de tendinite e tendinose do tendão de Aquiles é feito pelo relato da história pelo paciente e através do exame físico ortopédico.
As radiografias do tornozelo servem para avaliar as calcificações ao longo do trajeto do tendão, assim como erosões ósseas e a deformidade de Haglund do calcâneo quando presentes.
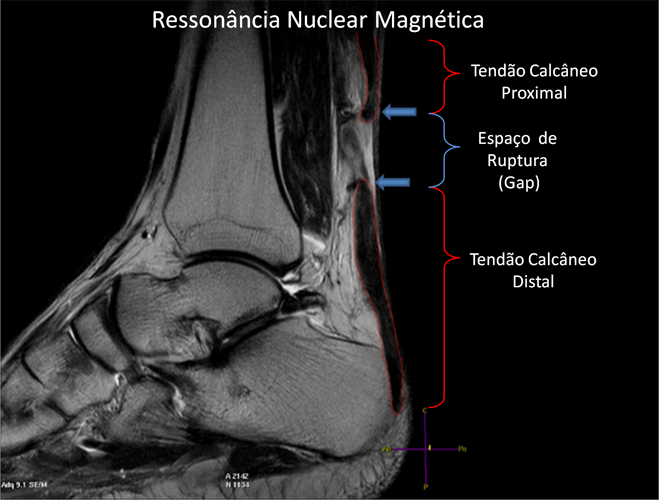
Embora a ultrasonografia seja útil no diagnóstico de doenças tendíneas, a ressonância nuclear magnética é o melhor exame para avaliar as condições teciduais do tendão de Aquiles, possibilitando visualizar o grau e a extensão do processo degenerativo, calcificações e pequenas rupturas com melhor definição e maiores detalhes.
O tratamento, na grande maioria das vezes, é conservador. Baseia-se no uso de anti-inflamatórios orais, gelo, imobilização, exercícios de alongamento e fisioterapia.
A fisioterapia é essencial para o tratamento conservador. Ela deve ser realizada com frequência e persistência. Um bom programa de alongamento da panturrilha e do pé é essencial, além da orientação fundamental ao paciente para realização desses exercícios diários em casa.

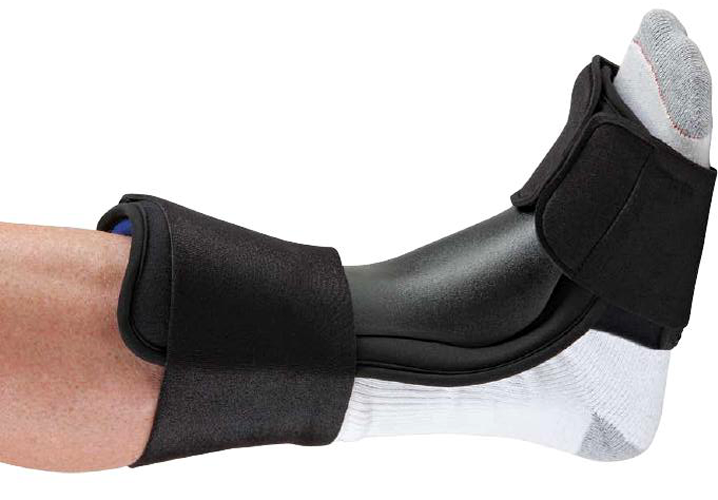
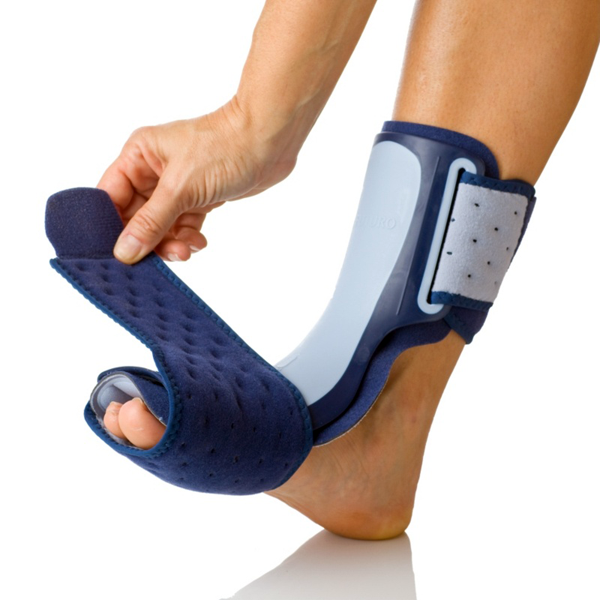
Pode ser utilizado uma órtese noturna ao nível da perna e do pé – “Night Splint” – para manter o alongamento do tendão calcâneo e da musculatura posterior durante a noite. Essa órtese melhora consideravelmente a dor matinal, a forte dor que ocorre nos primeiros passos da manhã.
A infiltração é contra-indicada pela ocorrência de lesão mecânica da agulha e lesão química ocasionada pelo uso de corticóide diretamente no tendão, podendo ocorrer aumento da degeneração, ruptura e até mesmo infecção.
O tratamento através da utilização de ondas de choque vem sendo empregado em algumas clínicas. O custo do tratamento é elevado e não há ainda estudos que indicam a sua utilização em casos iniciais. Sua utilização foi aprovada pelo FDA americano somente em casos crônicos, onde a dor persiste após 6 meses a 1 ano de tratamento bem realizado e orientado, e tem uma variação de 50 a 80% de bons resultados.
Ruptura do Tendão Calcâneo (Tendão de Aquiles)
O tendão calcâneo, popularmente chamado de tendão de Aquiles, é o tendão mais espesso e resistente do corpo humano. Ele é formado pela porção tendinosa dos três ventres musculares que formam a panturrilha, o gastrocnêmio medial, o gastrocnêmio lateral e o solear. Na sua porção mais baixa insere-se no calcâneo (osso do calcanhar).
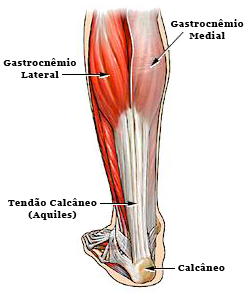
Em sua área de inserção no calcâneo existem duas bursas (bolsas de líquido): uma entre o osso e o tendão, e outra entre a pele e o tendão; relacionadas muitas vezes com processos inflamatórios e dor localizada nesta região (bursite).
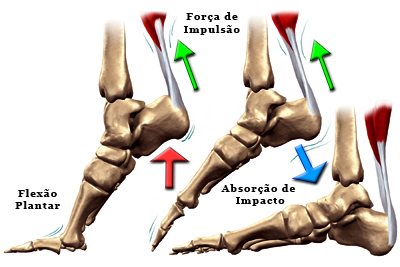
O tendão calcâneo é o mais importante tendão flexor do tornozelo. Sua ação é primordial para o desprendimento do pé na marcha, para dar arrancada e força na corrida e no salto. Além disso, ele absorve grande parte do impacto na fase de aterrissagem após o ato de saltar.
A ruptura do tendão calcâneo (Aquiles) é mais comum no sexo masculino (5:1), entre 30 e 50 anos, pessoas obesas e atletas ocasionais (atletas de final de semana).
Fatores que predispõem a ruptura do tendão calcâneo são: doenças reumáticas, infecções, doença renal, hipertireoidismo e uso de corticóide oral ou infiltração local prévia.
As causas de rupturas são variadas. O traumatismo direto é pouco comum, ocorrendo em acidentes com lâminas cortantes ou quedas de motocicleta.
A ruptura indireta, “espontânea”, é a mais frequente e está relacionada com uma combinação de mecanismos de estresse e degeneração progressiva das fibras internas do tendão.
O movimento que culmina na ruptura do tendão está relacionado a uma força inesperada de dorsiflexão do tornozelo associado a uma forte contração muscular da panturrilha.
Quando ocorre a ruptura do tendão calcâneo, na grande maioria das vezes, o paciente relata como se tivesse levado uma pancada, um chute ou contusão na região do tendão e, em alguns casos, até escutando o próprio som da ruptura.
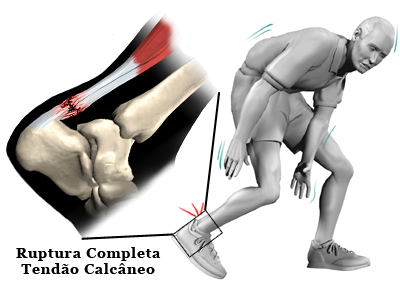
Embora lacerações e rupturas traumáticas diretas possam acontecer em qualquer região do tendão, lesões espontâneas indiretas normalmente ocorrem entre 2 a 6 cm acima de sua inserção no calcâneo.
O diagnóstico de ruptura do tendão calcâneo é eminentemente clínico. O relato dos sintomas e a incapacidade de continuar a atividade física sugerem a ruptura aguda.
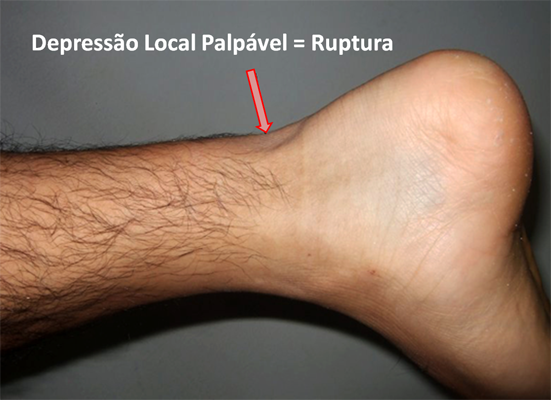
No exame físico pode-se visualizar edema, hematoma e uma depressão local palpável formando um espaço onde anteriormente era ocupado pelo tendão íntegro. A perda de força para elevar-se na ponta dos pés é evidente.

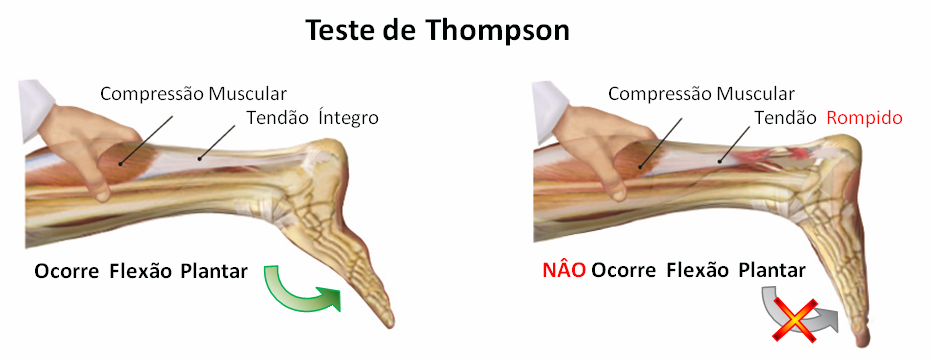
Existem vários testes para diagnosticar a ruptura do tendão calcâneo. O mais clássico deles é o Teste de Thompson: com os joelhos dobrados em 90° e os pés livres, faz-se compressão na panturrilha, o que normalmente provoca a flexão plantar do pé. Porém, quando ocorre a ruptura do tendão, não ocorre nenhum movimento do pé com esta manobra.
O diagnóstico radiológico é feito preferencialmente através da ressonância nuclear magnética, sendo esta muito superior à ultrassonografia para quantificar e visualizar as lesões do tendão calcâneo.
A grande maioria das rupturas tem indicação de tratamento cirúrgico. Pois acometem indivíduos jovens e com alta demanda mecânica futura. Além disso, grande parte são lesões completas (ruptura total) e a chance de nova ruptura após o procedimento cirúrgico é muito mais baixa que após o tratamento conservador (3 % contra 18 % de chance de nova ruptura).
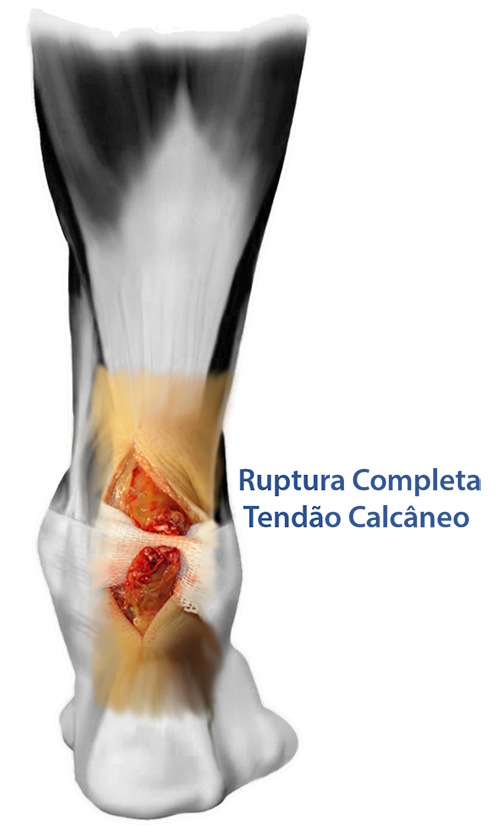
A indicação absoluta de tratamento cirúrgico é para as lesões completas, grandes lesões parciais e rupturas repetidas.
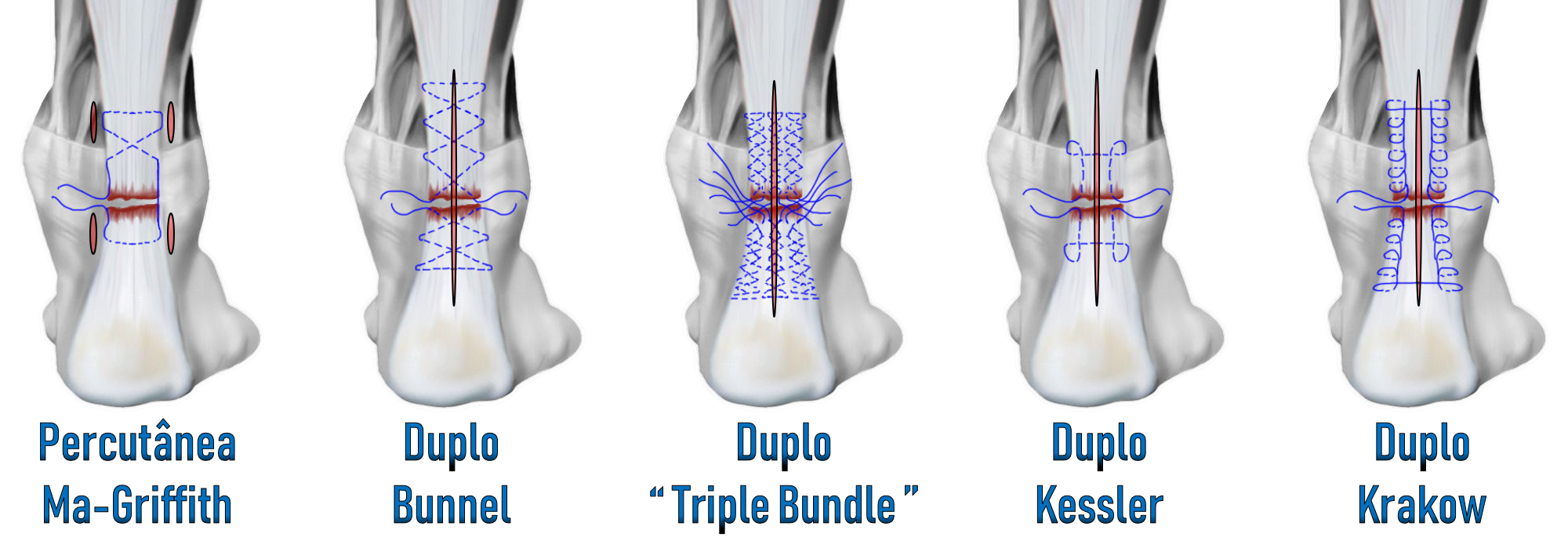
O tratamento cirúrgico primário (agudo) baseia-se na união boca a boca do tendão. Existem vários tipos de suturas e de fios que podem ser utilizados e dependem da experiência, da habilidade e da indicação de cada cirurgião. O reforço com o tendão plantar delgado pode ser realizado para diminuir a tensão no local da sutura.
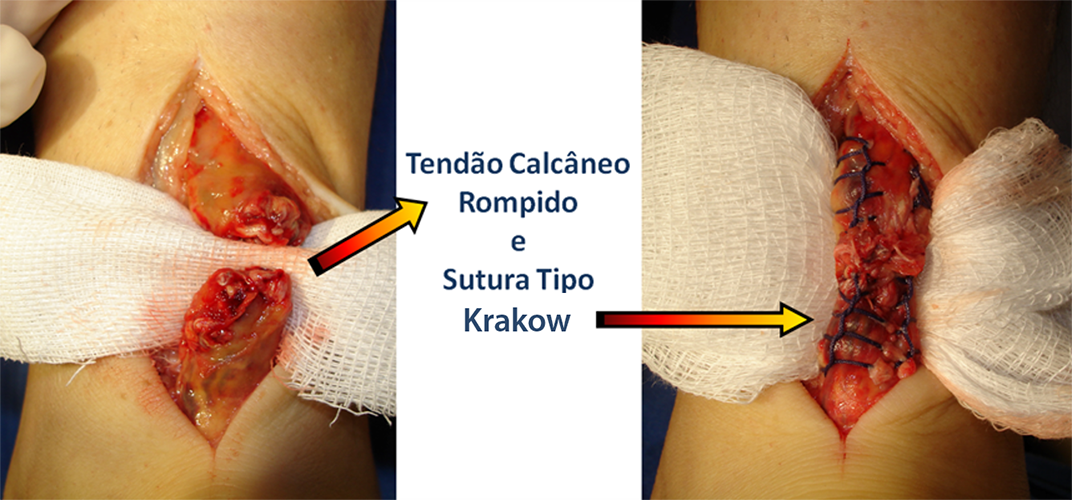
Atualmente novas técnicas cirúrgicas estão sendo descritas, priorizando uma abordagem minimalista (minimamente invasiva ou percutânea). Estas técnicas estão sendo cada vez mais aperfeiçoadas e utilizadas por um maior número de cirurgiões a cada ano.
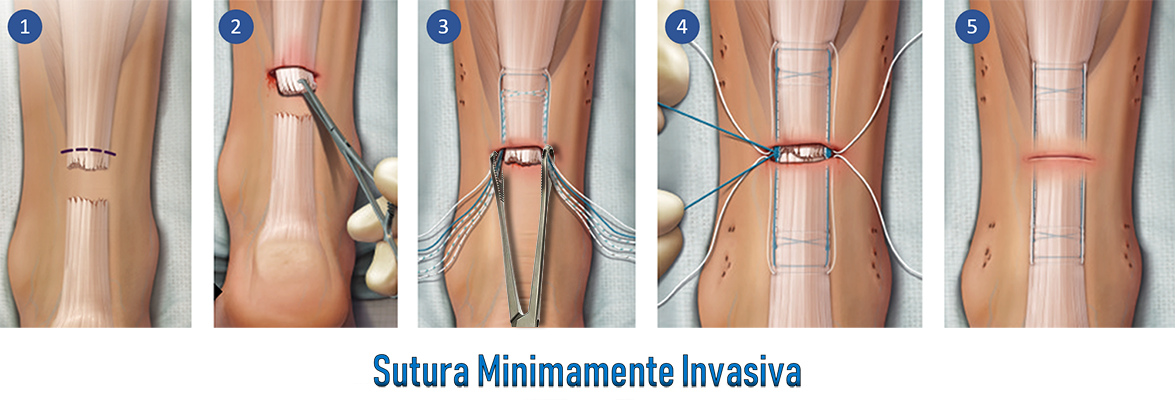
Após a cirurgia o paciente utiliza uma bota removível. A retirada dos pontos é feita na segunda semana de pós-operatório e o apoio progressivo é permitido, em média, após a 4ª semana.
A indicação para o tratamento conservador é quando o paciente não exige grande demanda mecânica (idosos) ou portadores de doenças clínicas incapacitantes para o procedimento cirúrgico.
O tratamento conservador é realizado através de bota gessada na posição em equino, isto é, com a ponta do pé naturalmente para baixo, elevando progressivamente até 90 graus no período final do tratamento. O tempo de imobilização é de 12 semanas.
A fisioterapia pós-operatória é muito importante para a reabilitação, ganho de movimento e reforço muscular. A atividade física esportiva pode ser retomada, em média, 4 a 6 meses após o procedimento cirúrgico.
A Ruptura Crônica do Tendão Calcâneo (Tendão de Aquiles) :
O tratamento das lesões crônicas do tendão calcâneo é cirúrgico caso o paciente apresente sintomas.
A principal queixa é a importante perda de força para subir escadas, ficar na ponta do pé e saltar. Também pode ocorrer dor após alguma atividade mais intensa como uma longa caminhada ou esforço físico. Alguns pacientes apresentam alteração na marcha e instabilidade do tornozelo.
Existem alguns fatores que pode contra-indicar o tratamento cirúrgico nos casos de ruptura crônica do tendão calcâneo: diabetes descontrolado, fumantes pesados, déficit vascular locar ou infecção concomitante.
O objetivo da reconstrução cirúrgica é recuperar a força e dar continuidade ao tendão rompido; retirando o tecido cicatricial (tecido fibroso) e substituindo por tecido tendíneo sadio.
Existem várias técnicas de reconstrução do tendão cronicamente lesado, entretanto, a mais difundida e aplicada atualmente é a transferência do tendão flexor longo do hálux. Essa técnica consiste em substituir a porção cicatricial por um tendão forte e sadio do pé, o tendão que flexiona o hálux (o maior dedo do pé).
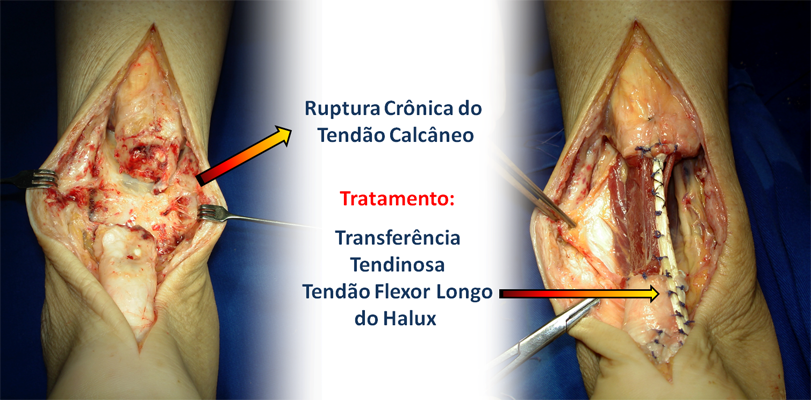
Essa cirurgia oferece uma boa recuperação da força e equilíbrio muscular do tendão calcâneo, ocorrendo somente uma diminuição da força de flexão do primeiro dedo, sem comprometer seu movimento.
Após a cirurgia o paciente é mantido sob imobilização gessada por aproximadamente 8 semanas, quando completa-se a cicatrização da transferência tendínea. Fisioterapia é instituída logo após a retirada da imobilização.