- Fraturas do Tornozelo
- Fraturas do Tálus
- Fraturas do Calcâneo
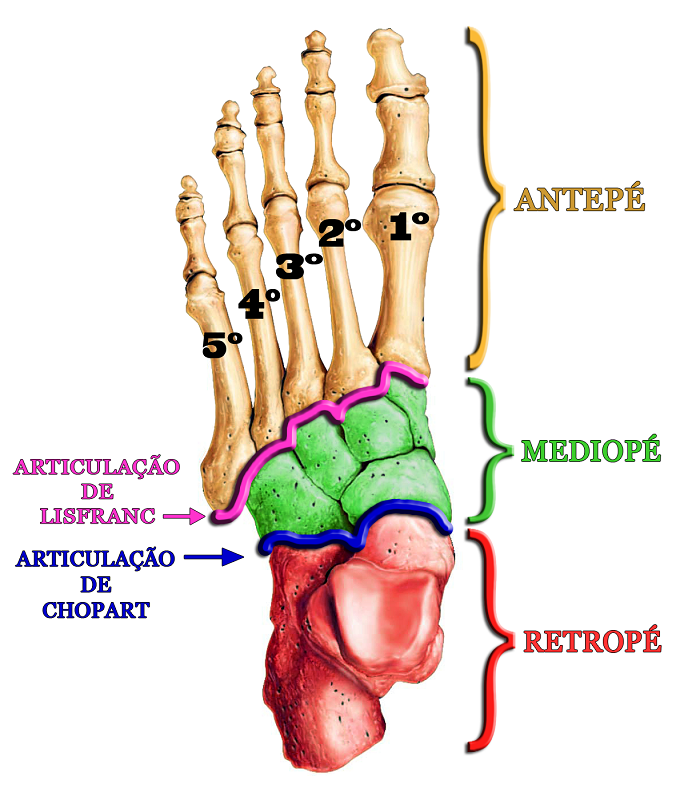
- Fraturas do Mediopé
- Fratura-Luxação de Lisfranc
- Fraturas dos Metatarsos
- Fraturas dos Dedos do Pé
- Síndrome Compartimental
Fraturas do Tornozelo
1. Como ocorrem as fraturas do tornozelo?
As fraturas que envolvem o tornozelo são muito frequentes. Acidentes de trânsito, quedas de altura e lesões esportivas são algumas das causas desse tipo de fratura, sendo o mecanismo muito similar ao do entorse, porém, com maior impacto, força e velocidade torcionais.


Pessoas obesas, idosos e fumantes são mais suscetíveis a fraturar o tornozelo quando acometidas por esses tipos de trauma.
2. Como funciona o tornozelo ?
O tornozelo é uma estrutura que deve ser estável e ao mesmo tempo flexível para permitir que os movimentos do pé sejam precisos e tenham força suficiente para impulsionar o corpo e absorver os impactos contra o solo.
A articulação do tornozelo é formada pelos dois ossos da perna, a tíbia e a fíbula, e por um osso do pé, o tálus. Eles são presos entre si por vários ligamentos que os unem firmemente, porém permitem o amplo movimento do tornozelo.
A tíbia articula-se com o tálus superiormente e medialmente através da articulação tibiotalar e a fíbula articula-se com o tálus lateralmente através da articulação fíbulotalar. Por sua vez, a tíbia e fíbula se unem através da sindesmose (articulação tibiofibular), uma articulação bastante forte e estável, presa pelos ligamentos tibiofibular anterior e posterior.
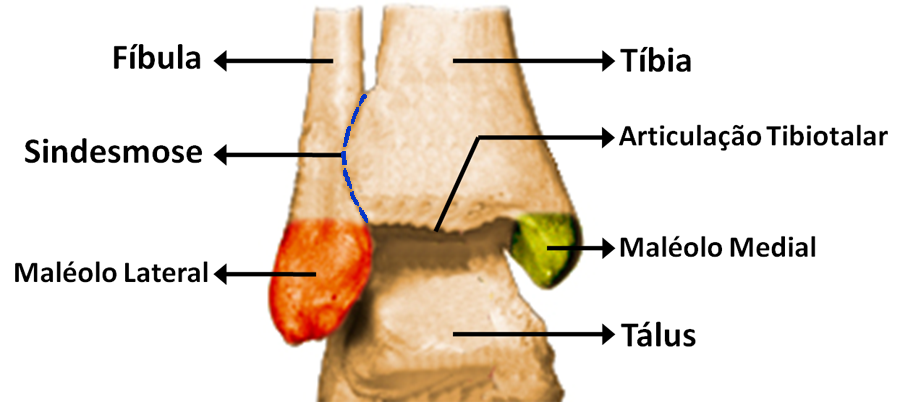
Nas suas porções mais terminais, esses ossos formam duas saliências chamadas de maléolos. A fíbula forma o maléolo lateral e a tíbia o maléolo medial. Essas saliências são como os “braços de uma pinça” que seguram o tálus e ao mesmo tempo permitem o seu movimento sob a tíbia.
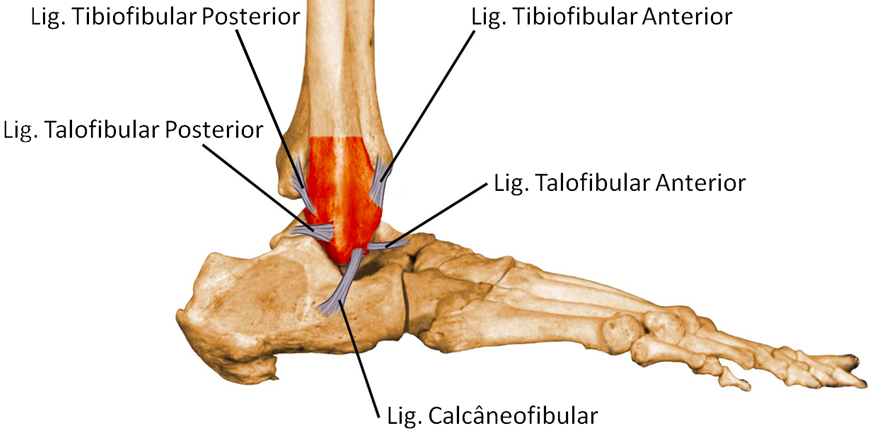
O complexo ligamentar lateral é formado por três ligamentos: o talofibular anterior (LTFA), o calcâneofibular (LCF) e o talofibular posterior (LTFP). Eles impedem que o pé exceda o movimento de inversão (para dentro) e a rotação interna. O ligamento talofibular anterior é o mais frágil e o que mais é lesionado nas entorses de tornozelo.
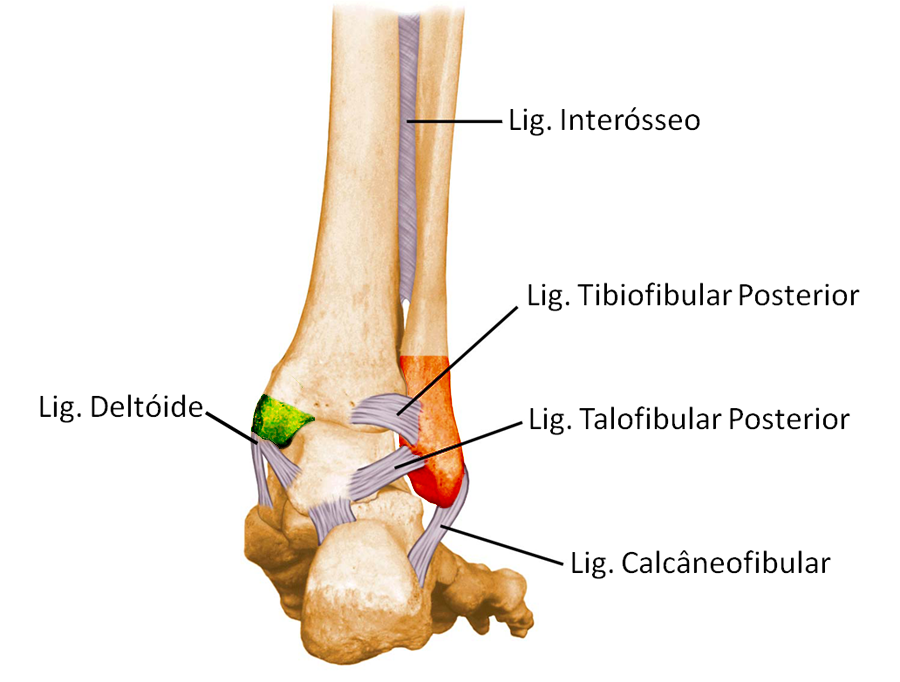
O ligamento da porção medial é chamado de deltóide. Possui duas camadas e impede a eversão (movimento para fora) e a rotação externa do pé. Esses ligamentos estão intimamente envolvidos com as fraturas do tornozelo e sofrem lesão e rupturas durante o trauma.
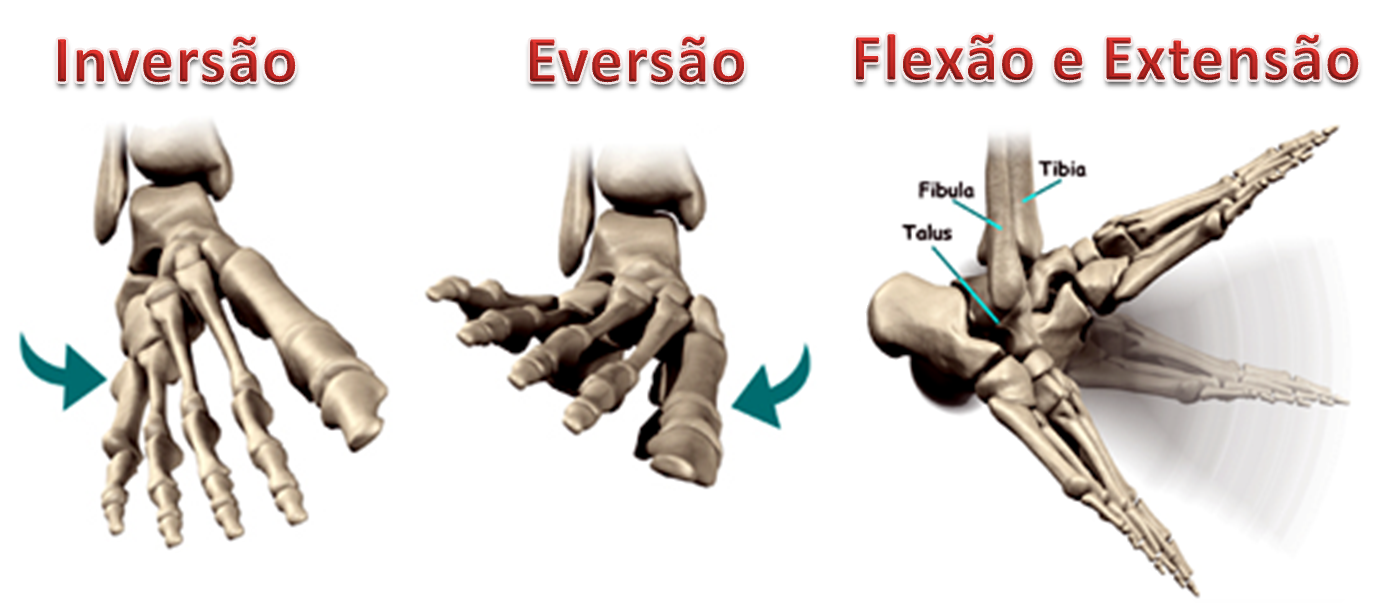
Os movimentos do tornozelo são bastante complexos. Quando ocorre a flexão e a extensão, esses movimentos são acompanhados de rotação e deslizamento. Portanto, qualquer fratura que acometa as articulações e estruturas relacionadas é capaz de levar a uma limitação funcional permanente.
3. Como são avaliadas as fraturas do tornozelo ?
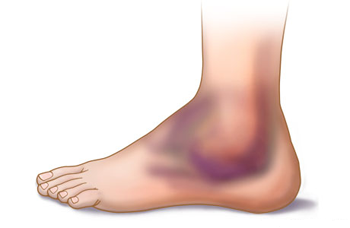
A história do paciente e o relato do trauma são importantes para a avaliação médica inicial e podem indicar a suspeita de uma fratura. A incapacidade de apoiar o pé no chão, dor á palpação óssea do tornozelo, inchaço importante e hematomas, são sinais clínicos normalmente presentes nas fraturas do tornozelo.
É imprescindível o exame radiológico bilateral, comparativo. As três incidências básicas são: anteroposterior, perfil e mortise (obliqua com rotação interna de 15°-20°).
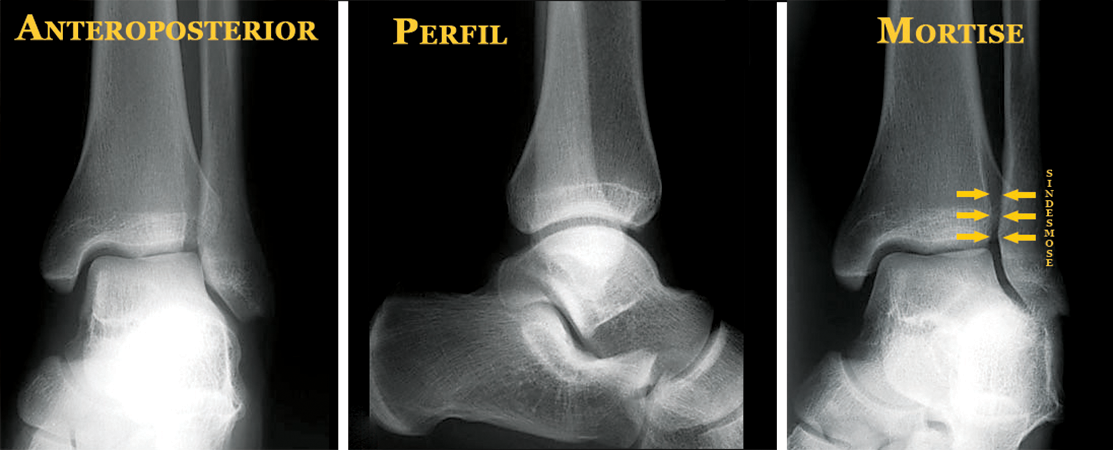
O raio X fornece informações importantes para o tratamento, como a localização e a extensão do(s) traço(s) da fratura, o desvio dos fragmentos ósseos e as lesões ligamentares associadas, principalmente a lesão da articulação tibiofibular (sindesmose).
4. Quais os tipos de fraturas do tornozelo ?
Existem classificações médicas complexas para as fraturas do tornozelo, pois apresentam diversos tipos e com diferentes graus de gravidade.
Basicamente, elas podem envolver apenas um dos lados do tornozelo, sendo chamadas de unimaleolares, ou acometer ambos os lados, chamadas de bimaleolares. Isto é, pode ocorrer fratura da fíbula (maléolo lateral) ou da tíbia (maléolo medial) ou de ambos os ossos. Existe também a trimaleolar, quando ocorre a fratura da porção posterior da tíbia juntamente com a fratura do maléolo lateral e medial.
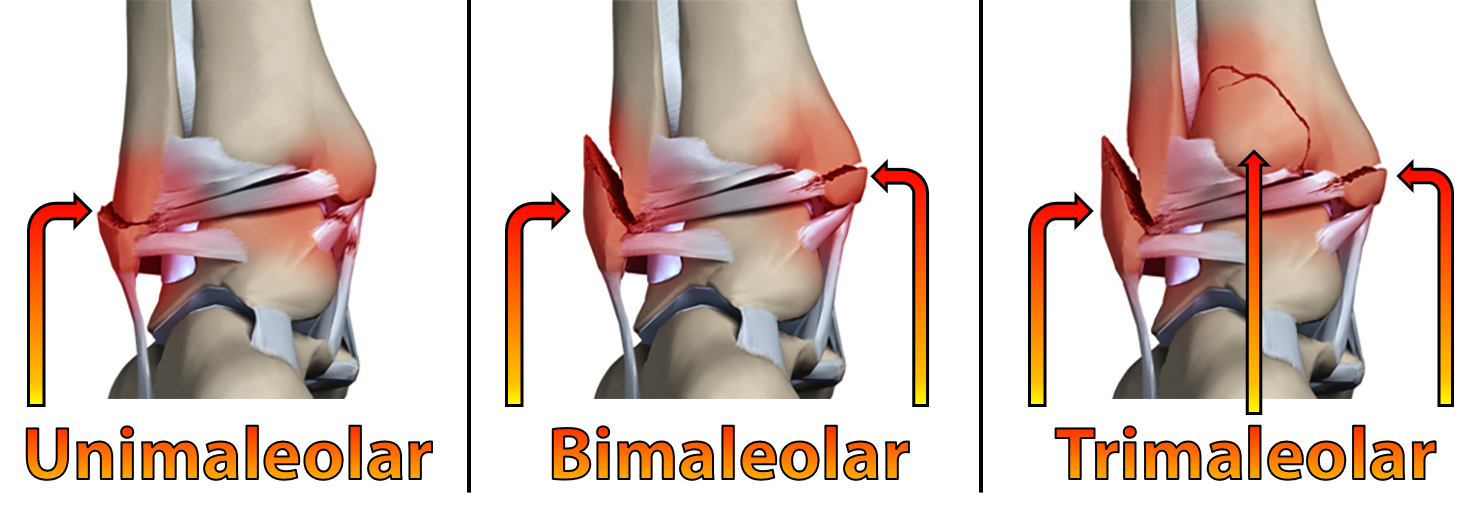
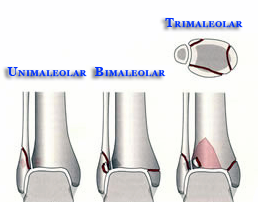
Traumas graves podem ocasionar o deslocamento completo dos ossos do tornozelo associada á fratura, o que chamamos de fratura-luxação do tornozelo. Em alguns casos, pode ocorrer a lesão da pele e a exposição óssea, ocasionando fraturas expostas. São lesões importantes que necessitam tratamento de urgência para limpar, fixar e restabelecer a anatomia normal do tornozelo.
5. Como são tratadas as fraturas do tornozelo ?
Quase todas as fraturas do tornozelo são cirúrgicas, pois são fraturas articulares que devem ser realinhadas e fixadas com precisão para manter o movimento e evitar o desgaste precoce (artrose).Fraturas que podem ser tratadas sem cirurgia são fraturas pequenas, que não atingem a articulação e/ou que não possuem desvios entre os fragmentos.
O tratamento conservador, sem cirurgia, é feito através da imobilização gessada ou bota rígida ortopédica, retirada do apoio com o uso de muletas e acompanhamento radiológico ortopédico até a completa consolidação óssea.
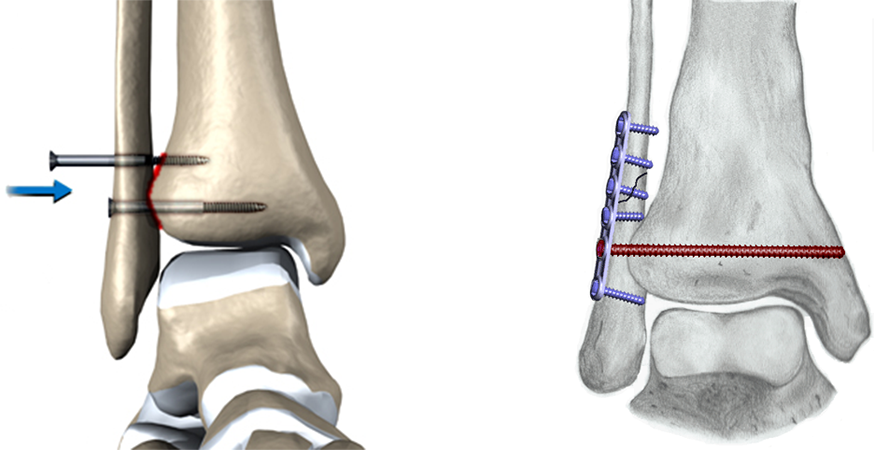
Quando indicado, o tratamento cirúrgico é realizado através da incisão de um ou de ambos os lados do tornozelo, redução dos fragmentos ósseos para a sua posição original e fixação com a utilização de parafusos e placas metálicas.
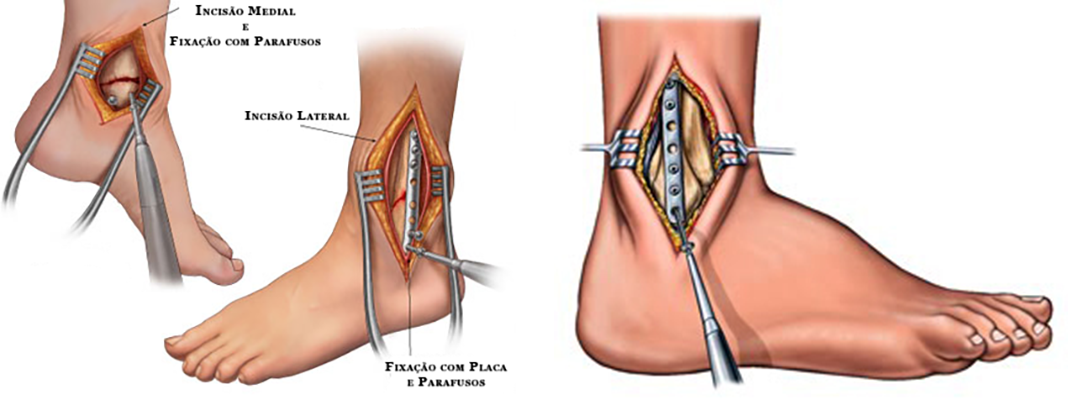
O tempo ideal para realizar o procedimento cirúrgico pode variar. A presença de grande edema (inchaço), presença de bolhas na pele, ferimentos ou escoriações podem atrasar em alguns dias a cirurgia até que as condições dos tecidos melhorem.
A lesão ou abertura da articulação tibiofibular (sindesmose) deve ser diagnosticada e tratada cirurgicamente. Neste caso, utiliza-se um longo parafuso ou mecanismo de contenção que mantenha a “pinça” articular fechada e estável até a completa cicatrização ligamentar.
6. Como é o pós-operatório de uma fratura do tornozelo ?
A conduta após a cirurgia deve ser individualizada para cada tipo de fratura, de acordo com a saúde e qualidade óssea do paciente e o grau de estabilização da fixação adquirida durante o procedimento.
Na maioria dos casos, utiliza-se uma bota imobilizadora rígida e o apoio não é permitido por aproximadamente 45 dias. Curativos são realizados e os pontos retirados em duas semanas.
A fisioterapia e os exercícios para recuperar a função do tornozelo são iniciados precocemente, quando já existe melhora sintomática e sinais de consolidação óssea ao raio X.
Fraturas do Tálus
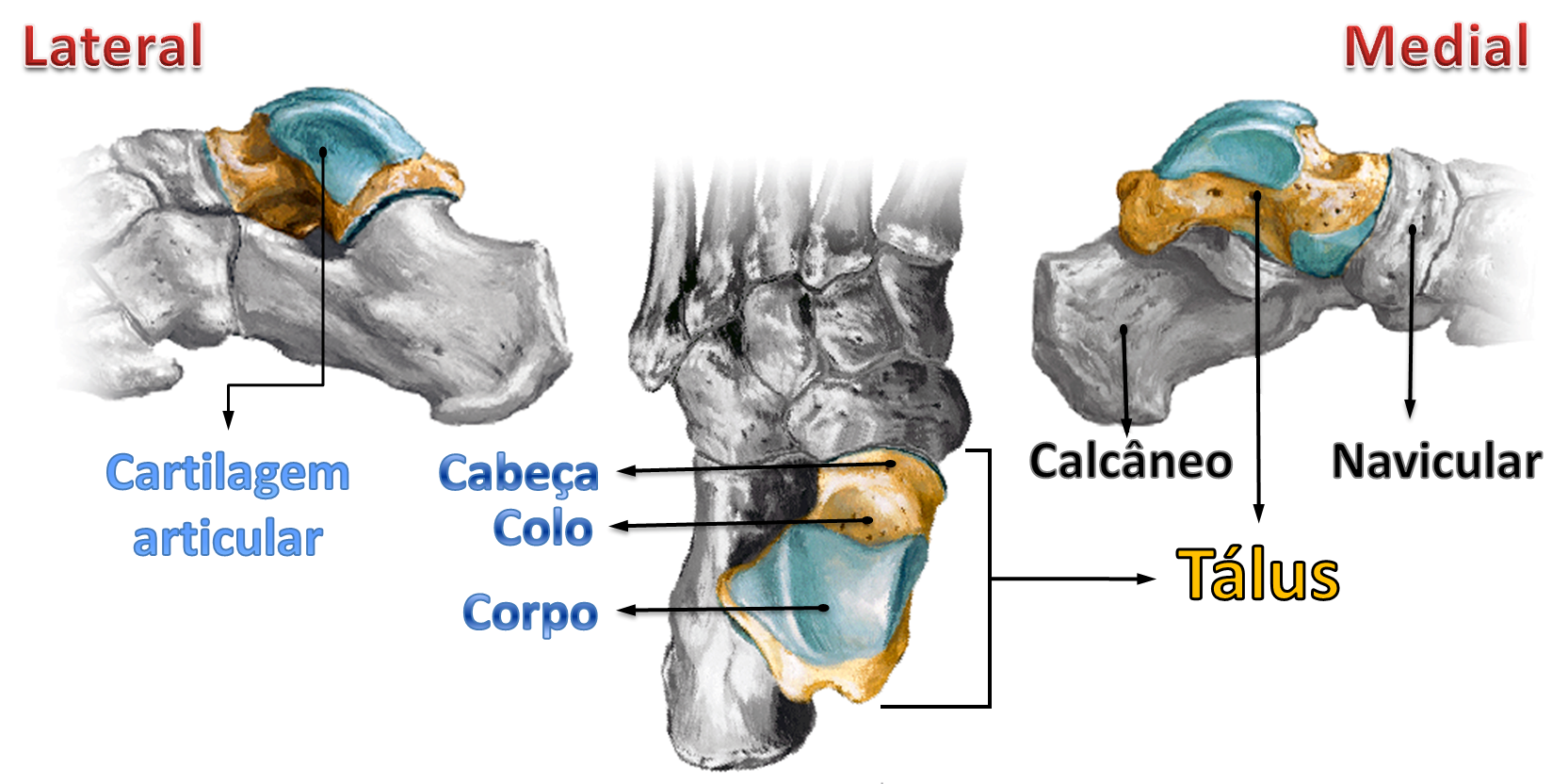
O tálus é o principal osso de conexão entre o pé e a perna, está envolvido em vários planos de movimento e é responsável pela transferência das forças de pressão e tração para o pé.
Ele é composto por 3 partes: a cabeça, o colo (pescoço) e o corpo. A maior parte de sua superfície (2/3) é coberta de cartilagem. A cabeça articula-se anteriormente com o osso navicular, responsável pelo movimento do pé para esquerda e para a direita (adução e abdução); o corpo articula-se inferiormente com o calcâneo, responsável pelo movimento para dentro e para fora do pé (inversão e eversão) e, em sua porção superior, articula-se os ossos da perna (fíbula e tíbia), responsável pelo movimento para cima e para baixo (dorsiflexão e plantiflexão) do tornozelo. O colo não possui cartilagem articular, conecta a cabeça ao corpo e recebe inserções ligamentares e capsulares, além de ser um local importante para a vascularização do tálus.
Por apresentar uma grande área de cartilagem articular e não possuir nenhuma inserção muscular ou tendínea, o tálus possui um sistema de suprimento sanguíneo limitado e delicado. Sua rede vascular é composta por poucos ramos arteriais e venosos que penetram no interior do osso e se conectam por finos vasos sanguíneos intraósseos.
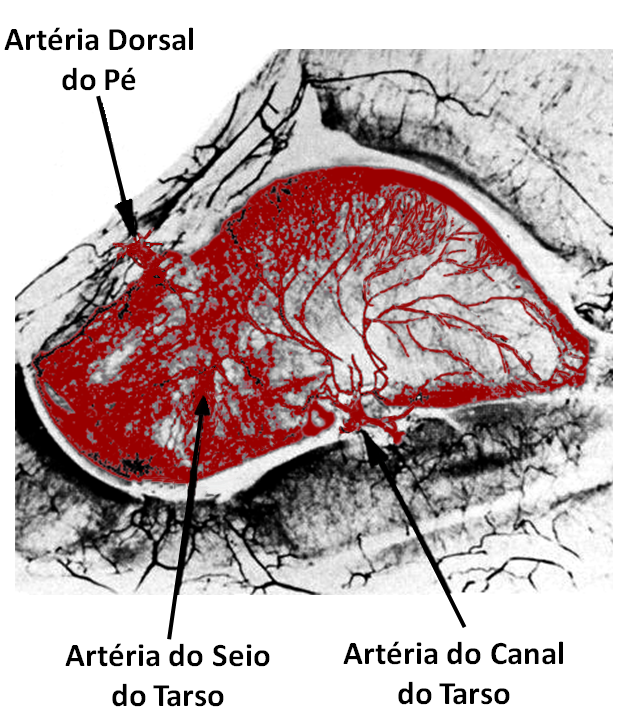
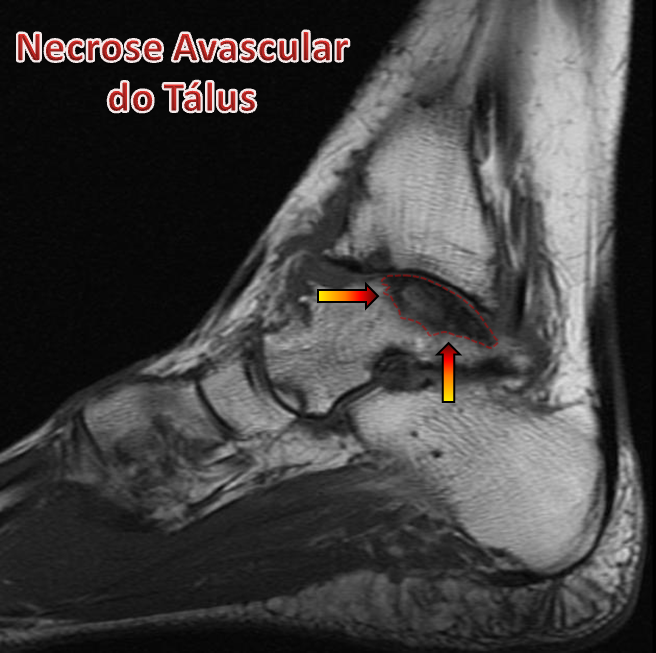
As fraturas do tálus são consideradas graves e facilmente lesionam articulações muito importantes para os movimentos do tornozelo e do pé. Além disso, estão quase sempre associadas com a lesão vascular local, que causa deficiência circulatória, podendo levar à necrose avascular do tálus, isto é, o infarto (morte) parcial do osso fraturado pela falta de suprimento sanguíneo. A necrose avascular do tálus (ou osteonecrose) é uma das complicações mais graves que pode ocorrer após a fratura do tálus.
As principais causas dessas lesões são acidentes de carro ou moto, atropelamento, queda de altura ou outros tipos de traumas graves.
O diagnóstico radiológico das fraturas do tálus é feito através do raio X de ambos os tornozelos e pés (comparativo). A tomografia computadorizada pode ser solicitada, mas não deve atrasar o tratamento. Ela revela em detalhes os fragmentos e a extensão da fratura, permitindo a correta avaliação e o planejamento cirúrgico.
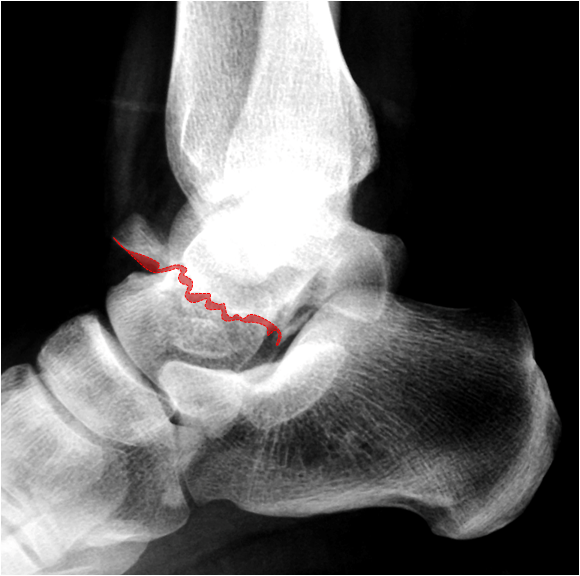
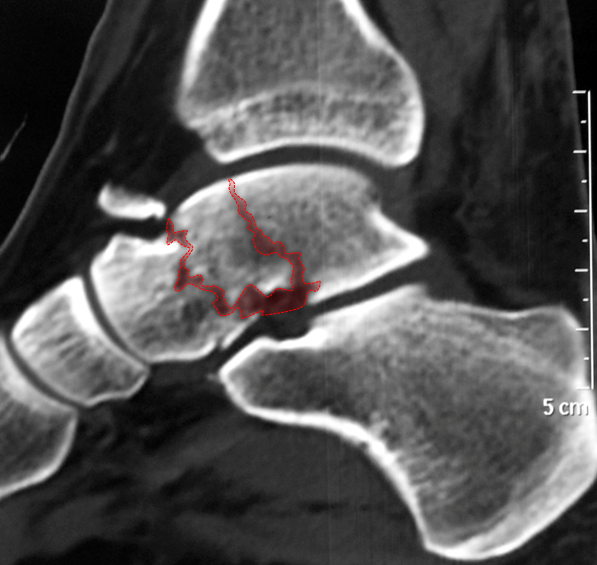
O objetivo do tratamento cirúrgico dessas fraturas é manter o movimento da articulação subtalar e do tornozelo, restaurando ao máximo a congruência articular e as dimensões anatômicas dos ossos para prevenir a degeneração e o desgaste articular (artrose).
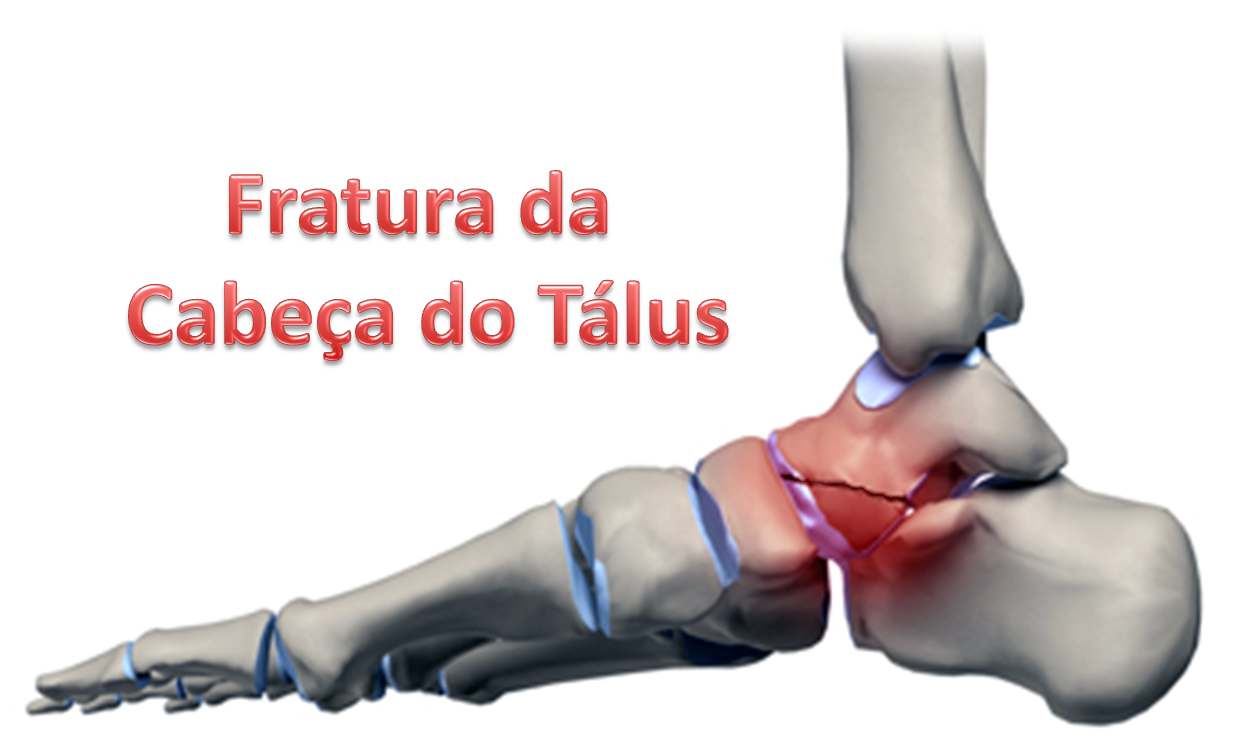
Fraturas da Cabeça do Tálus
As fraturas da cabeça do tálus são raras (menos de 10 % de todas as fraturas do tálus) e estão relacionadas com outras fraturas concomitantes do pé. Essa fratura envolve a articulação entre o tálus e o navicular, uma área importante coberta de cartilagem, podendo levar à artrose (degeneração) e dor após o tratamento. Fraturas sem deslocamento podem ser tratadas com gesso, sem apoio, por aproximadamente 4 a 6 semanas; fraturas deslocadas devem ser operadas para fixar e restaurar a forma articular; e fraturas impactadas, com grande destruição e afundamento da articulação, podem necessitar de artrodese primária talonavicular (fusão entre o tálus e o navicular).
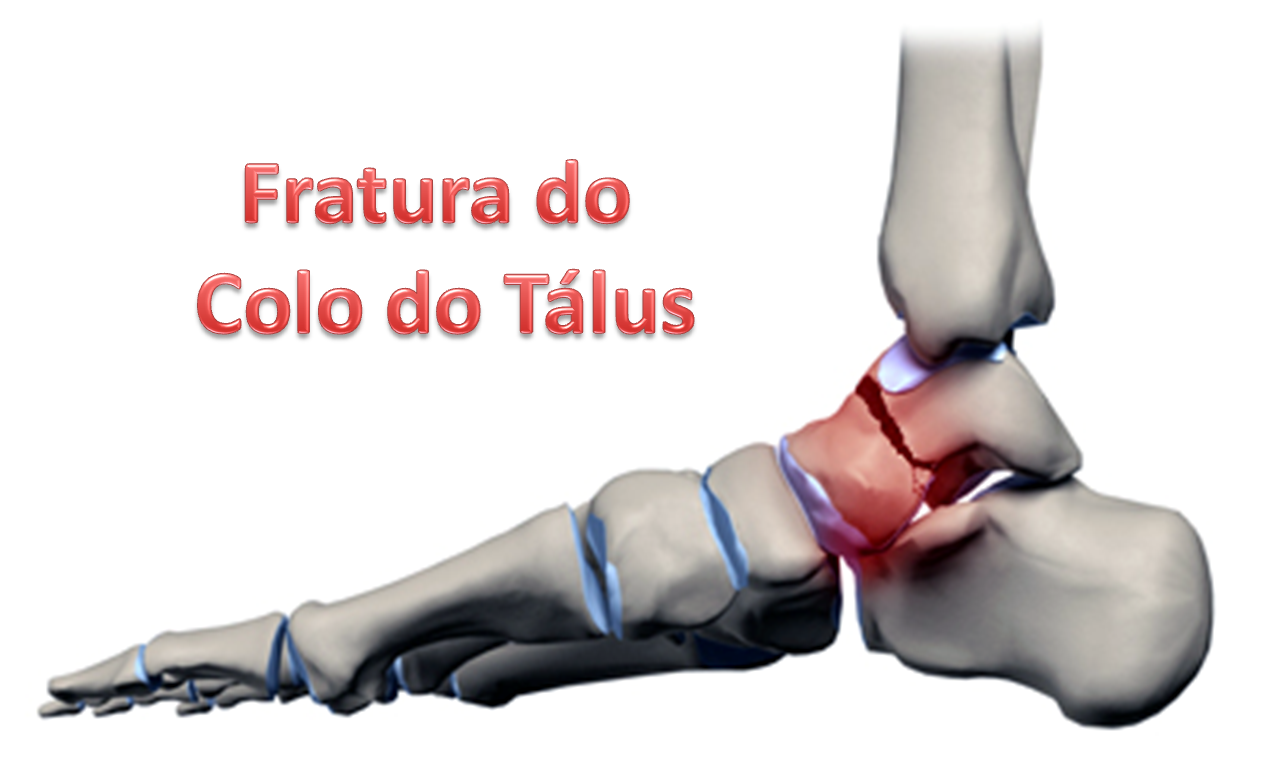
Fraturas do Colo do Tálus
As fraturas do colo do tálus são as mais comuns (50 % de todas as fraturas do tálus) e são significantemente graves pela freqüência das complicações e longo tempo de reabilitação. Cerca de 64 % dos pacientes apresentam outras fraturas concomitantes. Os principais problemas associados a esse tipo de fratura são: necrose avascular do tálus, pseudoartrose (não união), consolidação com desvio, infecção, perda óssea e artrose.
Elas são divididas em quatro tipos:
Tipo 1 – Fratura sem deslocamento
Tipo 2 – Fratura deslocada com desvio subtalar
Tipo 3 – Fratura deslocada com luxação do tornozelo
Tipo 4 – Fratura deslocada com desvio subtalar ou do tornozelo com luxação talo-navicular (cabeça do tálus).
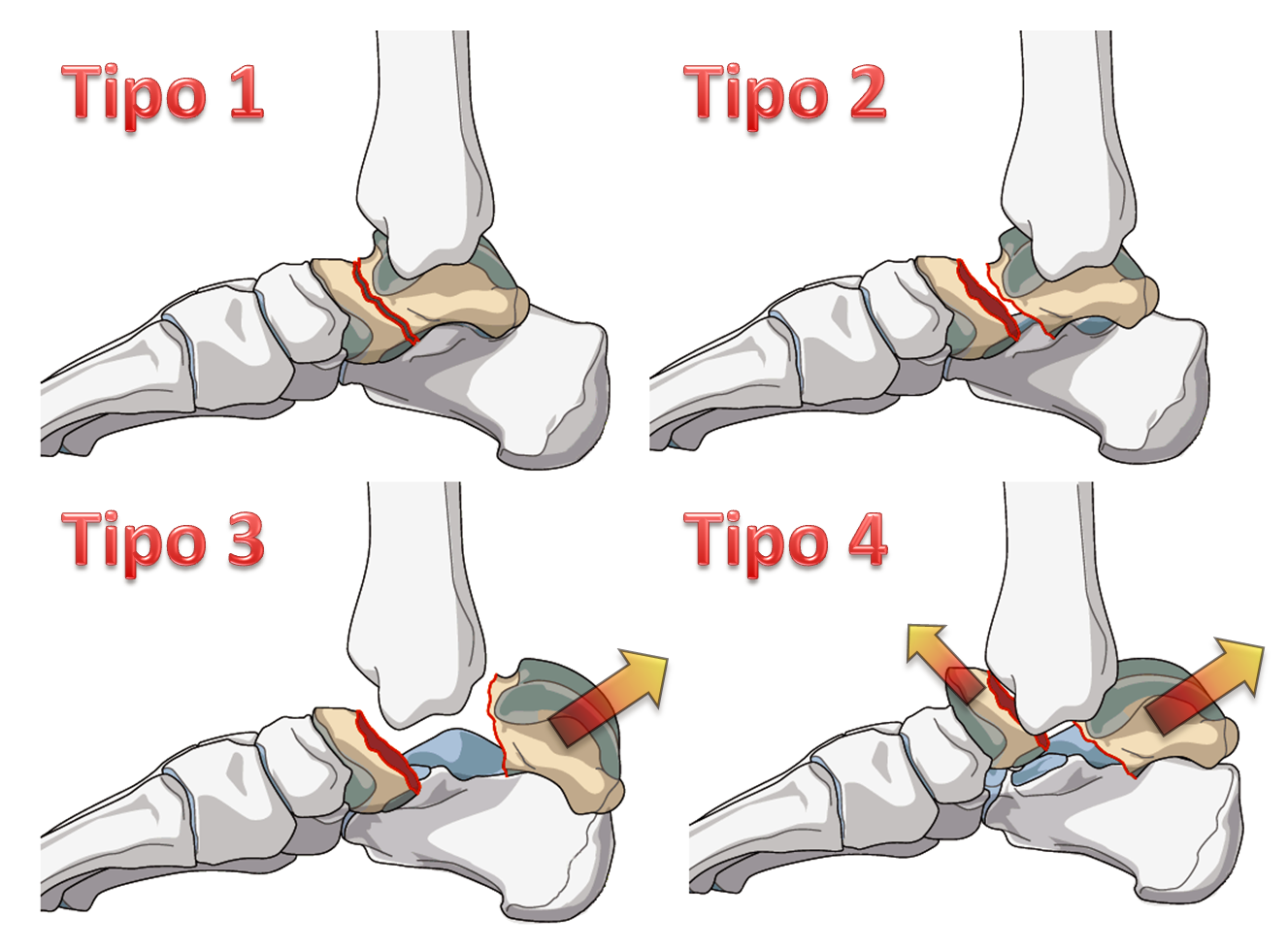
Somente o tipo 1 (sem deslocamento) permite o tratamento sem a necessidade de cirurgia, utilizando a bota gessada por 6 semanas e mais 4 semanas de bota, sem apoio. Os demais tipos de fratura do colo do tálus necessitam de redução precoce e tratamento cirúrgico para fixar os fragmentos. Nas fraturas tipo 3 e 4, ás vezes, pode ser necessário a realização da osteotomia maleolar medial (corte do osso medial do tornozelo) para poder visualizar e reduzir a fratura corretamente.
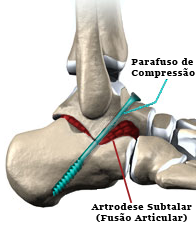
As fraturas expostas, com abertura da pele, devem ser tratadas com urgência, realizada a limpeza e redução cirúrgica de imediato. Em algumas ocasiões, parte do osso exposto pode ser inviável ou estar exageradamente contaminada, nesses casos existirá uma grande perda óssea e o tratamento indicado é a fusão da articulação do tornozelo ao calcâneo (artrodese).
Fraturas do Corpo do Tálus
As fraturas do corpo do tálus representam cerca de 20% das fraturas que envolvem esse osso. Essas fraturas ocorrem por mecanismo de cisalhamento e podem acometer duas superfícies importantes articulares, o dômus talar (articulação do tornozelo) e a base do tálus (articulação subtalar). Somente as fraturas que realmente não possuem nenhum deslocamento podem ser tratadas conservadoramente, sem cirurgia. O mínimo de incongruência entre os fragmentos indica a necessidade de redução e fixação interna cirúrgica.
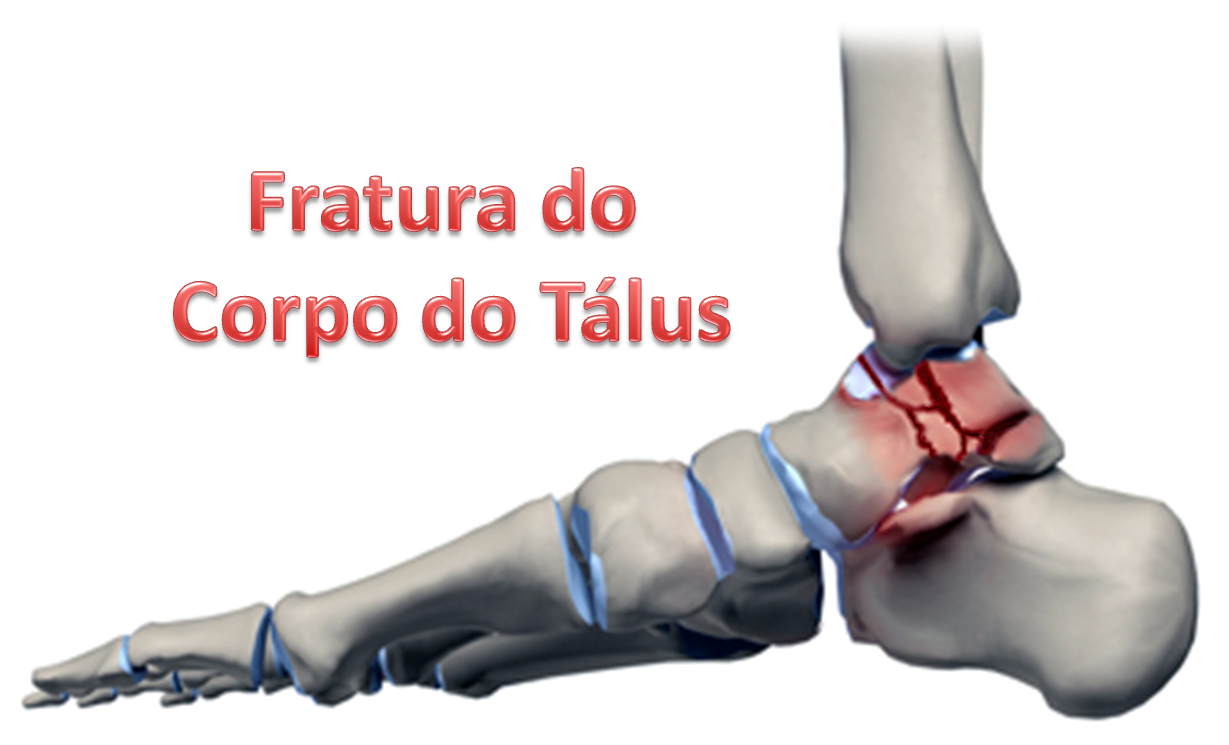
As fraturas ocasionadas por esmagamento do corpo do tálus são muito graves e de difícil reconstrução. Nesses casos, a retirada completa desse osso (talectomia), com fixação definitiva do tornozelo ao calcâneo (artrodese), pode ser a única opção do cirurgião. Caso haja a tentativa de reconstruir e manter o tálus, um segundo procedimento cirúrgico pode ser indicado para fixar as articulações acometidas (artrodese) se o paciente permanecer com dor crônica ou perder grande parte do movimento.
Possíveis Lesões Decorrentes das Fraturas do Tálus:
Fraturas do tálus são de difícil tratamento e, mesmo com um bom alinhamento e fixação, inúmeras complicações podem ocorrer. Algumas dessas graves complicações são as deformidades, a artrose e a necrose avascular do tálus.
1. Dor e perda de movimento do tornozelo: Ocorre pelo desgaste e degeneração da cartilagem articular da superfície do tálus e da tíbia. Essa degeneração também pode ocorrer caso ocorra necrose avascular do tálus.
2. Dor lateral no pé e rigidez subtalar: A artrose subtalar é degeneração e o bloqueio da articulação entre o tálus e o calcâneo. O paciente sente dor e perde a capacidade de adaptação do pé ao solo, principalmente em terrenos irregulares. Também pode ocorrer em consequência da necrose avascular do tálus. O tratamento consiste na artrodese da articulação subtalar, fusionando os ossos acometidos para reduzir a dor do paciente.
3. Deformidades residuais: Um dos problemas com as fraturas do tálus é a dificuldade de visualizar perfeitamente a redução da fratura e o reposicionamento dos fragmentos ósseos. Muitas vezes isso ocasiona a deformidade para dentro (em varo) do pé, causando dor na borda lateral pela modificação do apoio. O tratamento secundário e definitivo para corrigir essa deformidade é a tríplice artrodese, isto é, unir as três articulações da parte detrás do pé.
4. Osteomielite do tálus: A infecção óssea pode ocorrer nos casos onde há a ruptura da pele e exposição do osso fraturado ou mesmo após o procedimento cirúrgico. É uma complicação grave e deve ser tratada com antibióticos potentes, além de ser feito o acompanhamento radiológico e clínico para avaliar a viabilidade de se manter ou não o tálus infectado.
A Necrose Avascular Traumática do Tálus (Osteonecrose Traumática):
A necrose avascular traumática do tálus (ou osteonecrose traumática) é uma complicação grave que ocorre em média em 30% das fraturas do tálus, podendo chegar a 90% nas fraturas com grande deslocamento e luxações articulares. Portanto, é relacionada à gravidade e ao deslocamento da fratura.
Ela ocorre pela ruptura dos pequenos vasos sanguíneos que irrigam esse osso. Como consequência, ocorre isquemia (falta de sangue) e a morte das células ósseas. Isso pode acometer a totalidade ou parte do osso do tálus.
O diagnóstico é feito através de exames de raio X e aparece como um aumento da densidade óssea, que poderá ocorrer mesmo após 3 meses de fratura. A ressonância nuclear magnética é o melhor exame para diagnosticar a necrose avascular precocemente.
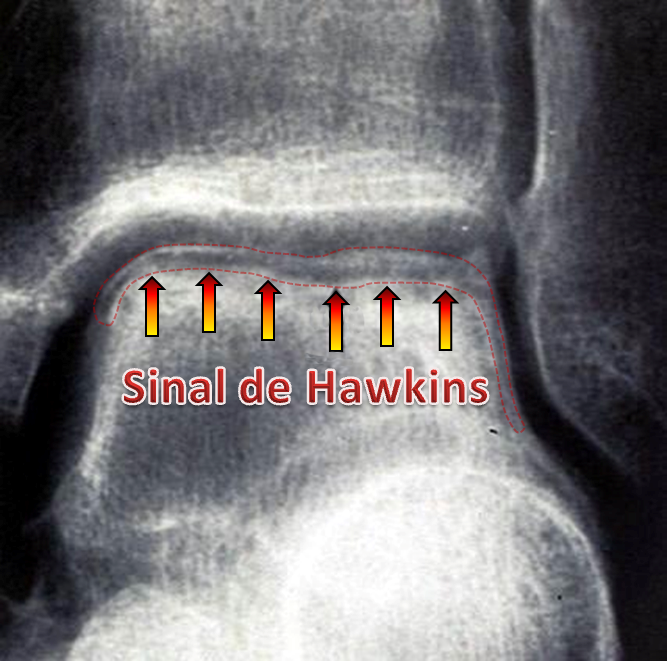
Um sinal radiológico de bom prognóstico em relação a osteonecrose do tálus é o chamado Sinal de Hawkins. Ele apresenta-se como uma zona de diminuição da densidade óssea no dômus do tálus (Sinal de Hawkins) e pode ser observado após a 6ª semana de fratura, indicando sua revascularização. Entretanto, a ausência desse sinal não indica um mal prognóstico caso ele não apareça ao RX.
A necrose avascular não interfere na consolidação (união) óssea. Ela não altera a taxa de cura, mas pode alterar a forma do osso, ocasionar seu desmoronamento (colapso), fragmentação e levar à artrose e à degeneração das articulações.
Quando ocorre a consolidação óssea (a união da fratura), o paciente é liberado para apoiar o membro afetado, mesmo se existir sinais radiológicos de necrose avascular, pois é impossível determinar o tempo necessário para que o tálus seja revascularizado (recuperar a circulação sanguínea). Essa revascularização pode acontecer até 5 anos após a fratura.
Quando ocorre o afundamento (deformação) da articulação pela necrose avascular do tálus as consequências podem ser devastadoras, como a perda total da articulação do tornozelo com dor, rigidez e deformidade. O tratamento recomendado é a fusão do tornozelo (artrodese), com a perda permanente do movimento. A artrodese não é um procedimento fácil de realizar e a taxa de sucesso deste tipo de cirurgia pode ser imprevisível.
Atualmente em alguns países a prótese de tornozelo, que substitui por completo a articulação, vem sendo empregada para tratar a artrose decorrente da necrose avascular do tálus. Essa substituição exige uma boa estrutura óssea para apoiar a prótese, por isso é indicada em casos onde a necrose não é extensa ou uma fusão da articulação subtalar é executada previamente.
Fraturas do Processo Posterior do Tálus (Fratura de Shepherd)
As fraturas do processo posterior do tálus (Fratura de Shepherd) ocorrem por traumas em flexão plantar forçada. Ocasiona dor, edema e hematoma na porção posterior e superior ao calcanhar, na frente do tendão calcâneo (Aquiles). O tratamento é conservador, com imobilização sem apoio por 4 a 6 semanas. Em raros casos é necessária a ressecção do fragmento ósseo fraturado, principalmente quando não ocorre a união óssea e o paciente permanece com dor residual.
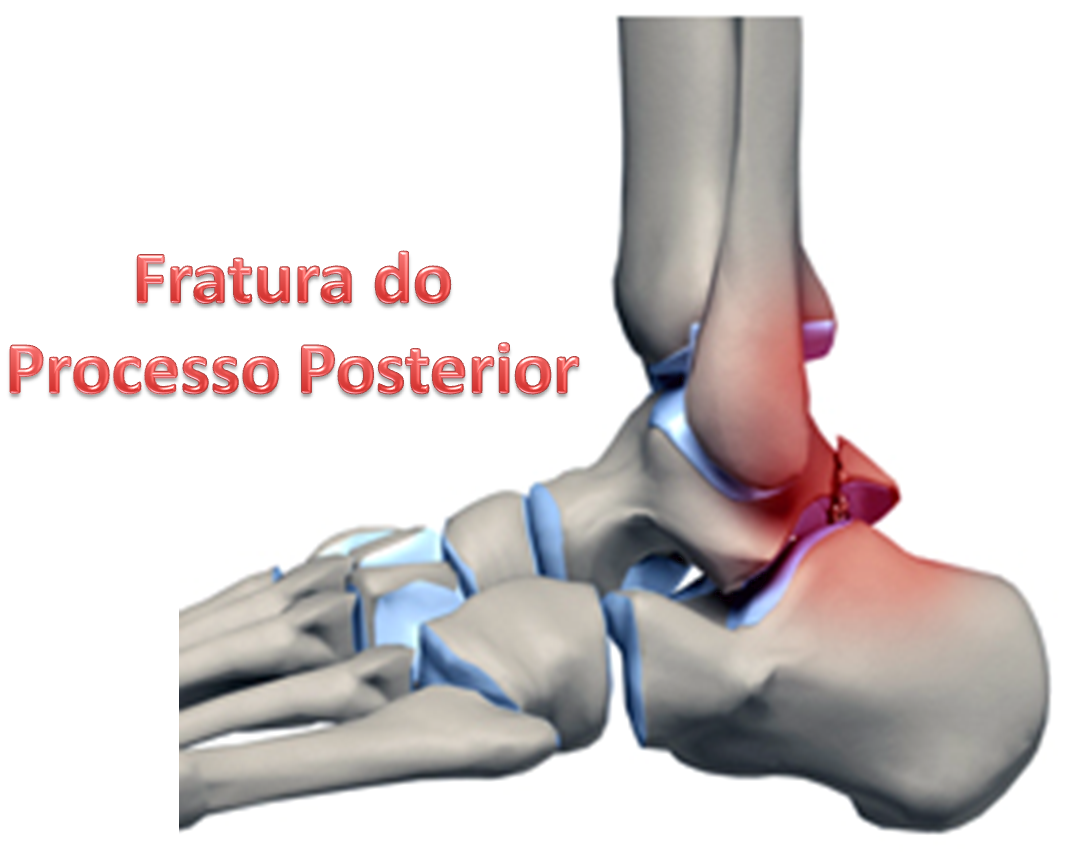
O processo posterior é formado duas saliências: o tubérculo póstero-medial e o tubérculo póstero-lateral; entre eles passa o tendão flexor longo do Hallux. A fratura do processo posterior muitas vezes é confundida com o Os Trigonum.
O que é o Os Trigonum ?
O Os Trigonum é um osso acessório inconstante, frequente em 20 % da população e acomete os dois pés em 50 % das vezes. Ele é unido por uma estrutura ligamentar ao tubérculo póstero-lateral do tálus.
Quando esse tubérculo lateral se desenvolve de forma muito alongada, é chamado de Processo de Stieda e quando esse tubérculo lateral não se funde com o tálus durante o seu desenvolvimento, ele forma um osso acessório separado, sendo chamado de Os Trigonum.
O nome Os Trigonum foi dado pela sua conformação mais comum, triangular, mas ele pode apresentar variados tamanhos e formas. O Os trigonum está presente em torno de 20 % da população e acomete os dois pés em 50 % das vezes. Normalmente é assintomático, não provoca dor, limitação de movimento ou qualquer outra queixa. Além disso, é muito comum sua visualização em exames de imagem do pé ou tornozelo como um achado casual.
O Os Trigonum também pode ocorrer através da fratura de um processo de Stieda. A fratura de um tubérculo lateral alongado pode acontecer através de uma entorse, impacto ou trauma do tornozelo; e muitas vezes é difícil diferenciar uma fratura do tubérculo lateral de um Os Trigonum prévio, principalmente se a fratura for antiga.
Fraturas do Processo Lateral do Tálus
As fraturas do processo lateral do tálus passam muitas vezes despercebidas, pois se assemelha muito ao um entorse de tornozelo, com edema, hematoma e e dor lateral.
O diagnóstico é feito pela avaliação cuidadosa dos exames de raio X e pode ser complementado pela tomografia computadorizada. Normalmente são fraturas ocasionadas pela tração dos ligamentos laterais (fratura por arrancamento).
As fraturas sem desvio podem ser tratadas com imobilização gessada por 6 semanas. Fraturas deslocadas necessitam de redução e fixação cirúrgica. Quando o fragmento é muito pequeno, pode ser necessária a sua ressecção.
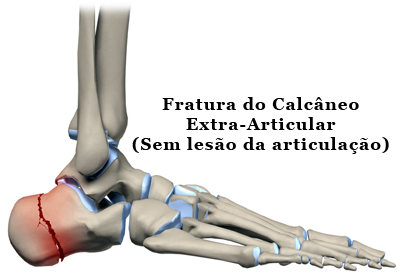
Fraturas do Calcâneo
O calcâneo é o maior e mais volumoso osso do pé. Ele forma o calcanhar e suporta grande parte de todo o peso do corpo, principalmente na primeira fase da marcha quando, a cada passo, tocamos primeiramente o chão com a parte detrás do pé. Ele articula-se na face superior com o tálus e na face frontal com o cubóide.
Vários tendões e ligamentos prendem-se ao calcâneo, principalmente o tendão de Aquiles (ou tendão calcâneo) e a fáscia plantar, estruturas fortes e resistentes que transferem a força da perna para o pé e nos impulsionam para frente e para cima quando caminhamos, corremos ou pulamos.
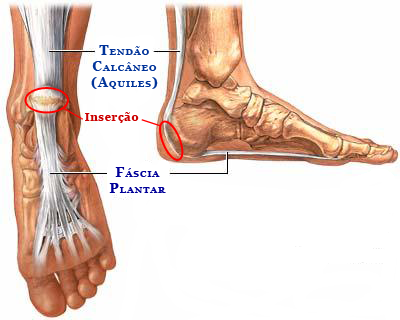
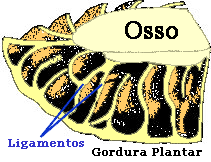
Ele é envolto por uma camada especial de tecido adiposo (gordura) para absorção do impacto, presa por ligamentos que vão do osso até a pele e formam compartimentos que aprisionam essa gordura e impedem que ela se mova para as laterais do pé.
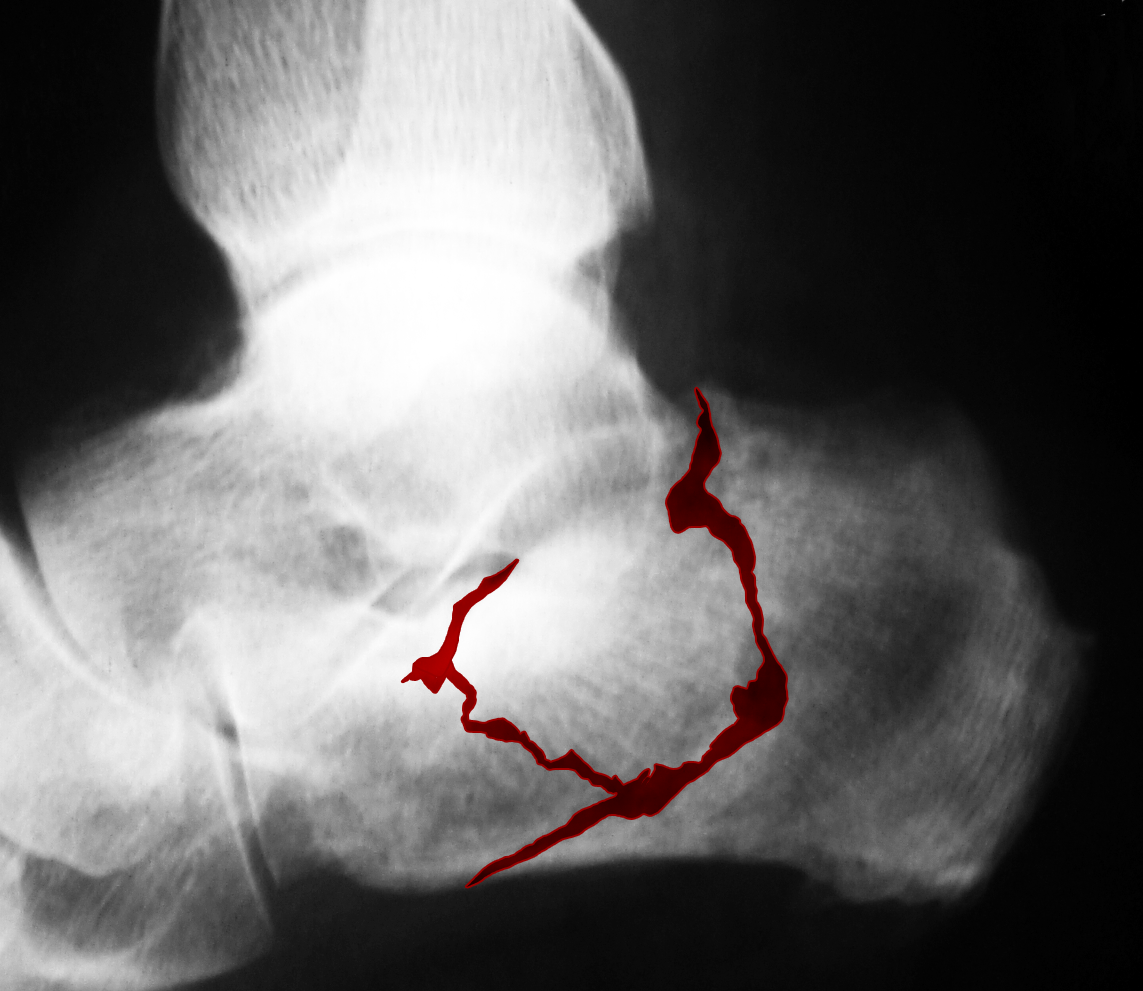
As fraturas do calcâneo são sempre um grande desafio para o ortopedista. São graves e complexas. Corresponde a 2% de todas as fraturas que ocorre no corpo humano e é a mais comum dos ossos do tarso (ossos da porção posterior do pé). Estão relacionadas aos traumas de grande impacto e de intensa energia cinética: quedas de altura e acidentes veiculares são as causas mais comuns e 90% acontecem em homens jovens em idade de trabalho, normalmente trabalhadores industriais ou da construção civil.
O diagnóstico radiológico das fraturas do calcâneo é feito através do raio X de ambos os pés (comparativo) e da tomografia computadorizada, que revela em detalhes os fragmentos e a extensão da fratura, além de possibilitar ao médico classificar a gravidade e planejar o tratamento.
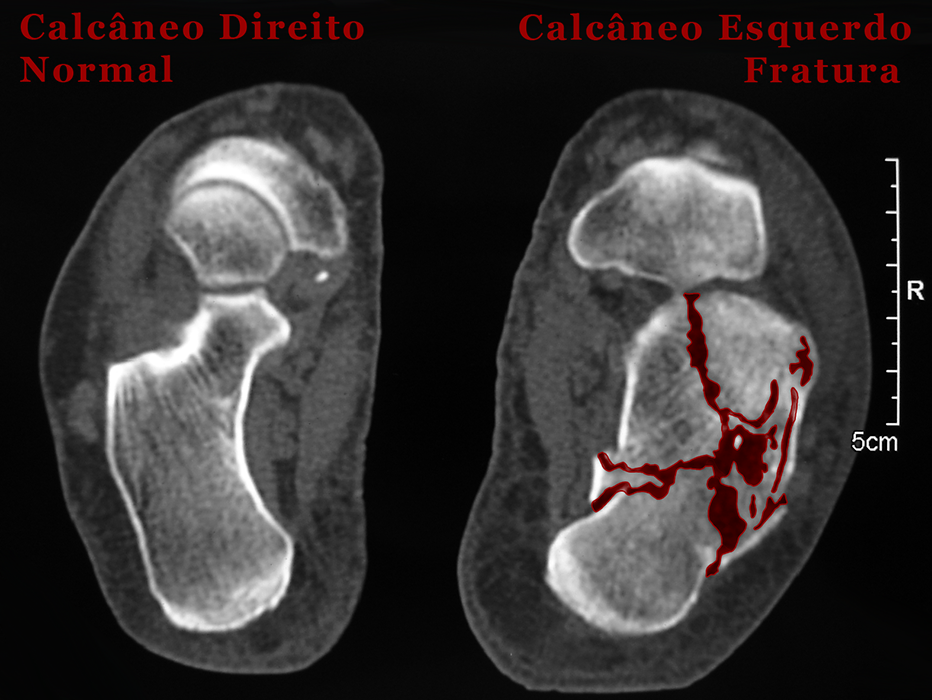
Tomografia Computadorizada
Cerca de 75% dessas fraturas lesam as articulações do calcâneo, são chamadas de fraturas intra-articulares e acometem principalmente a articulação subtalar (articulação entre o calcâneo e o tálus). A articulação subtalar é responsável por parte dos movimentos para dentro e para fora do pé, isto é, movimentos de inversão e eversão. Por isso, esse tipo de fratura leva à diminuição ou perda completa desse movimento. O movimento para cima e para baixo do tornozelo (dorsiflexão e plantiflexão) geralmente não é afetado pelas fraturas do calcâneo.
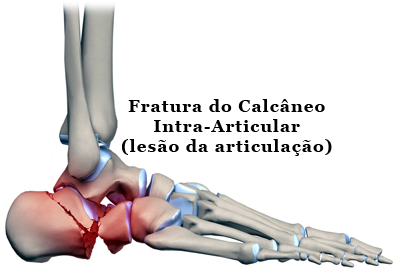
Existem vários problemas associados com as fraturas do calcâneo. Um deles é o alargamento e a deformidade do osso em si. Outro é o afundamento e a irregularidade da articulação subtalar, que leva à artrose (desgaste e degeneração articular), com perda do movimento e dor de intensidade variada.
As fraturas do calcâneo também podem causar lesões da pele do calcanhar pelo grande edema (inchaço) que ocorre, inclusive comprimindo nervos e vasos sanguíneos que passam pela região (ver Síndrome Compartimental).
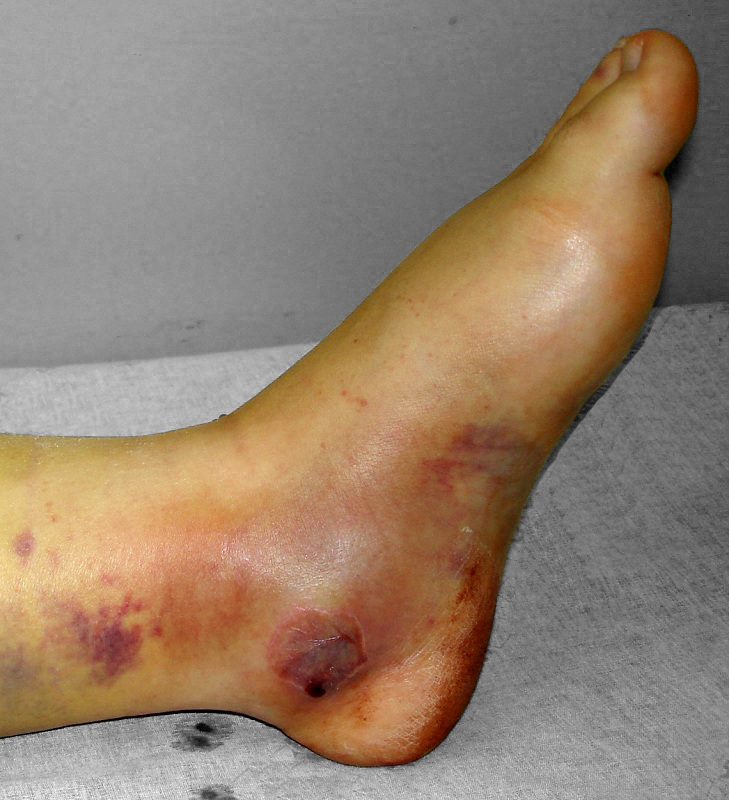
Fratura do Calcâneo - Edema Tenso
Fraturas pequenas e sem deslocamentos são menos comuns e podem ser tratadas conservadoramente, isto é, sem a necessidade de cirurgia. A maioria das fraturas, principalmente aquelas com deslocamento e lesão articular, necessitam de intervenção cirúrgica, com o objetivo de restaurar o tamanho e a estrutura do calcanhar.
Restaurar a forma e a dimensão do calcâneo com a maior precisão possível é muito difícil, pois as fraturas complexas possuem muitos fragmentos pequenos, difíceis de reconstituir. Recolocá-los e fixá-los em seu lugar é quase como tentar montar um quebra-cabeça completamente irregular.
O momento ideal para realizar a cirurgia é quando há o mínimo de edema (inchaço) da pele. Pode-se ter que esperar alguns dias com uma imobilização gessada e elevação do membro para que o edema regrida e seja possível o procedimento cirúrgico. Existem botas pneumáticas de compressão intermitente que aceleram esse processo, mas não são facilmente encontradas no Brasil.
O processo de redução e fixação interna é realizado através de uma incisão na parte lateral do calcanhar. O osso é montado e mantido no lugar com uma placa de metal e parafusos diversos. Este procedimento devolve uma forma mais anatômica do osso, diminui a probabilidade de desenvolver artrose e melhora a circulação sanguínea do pé.

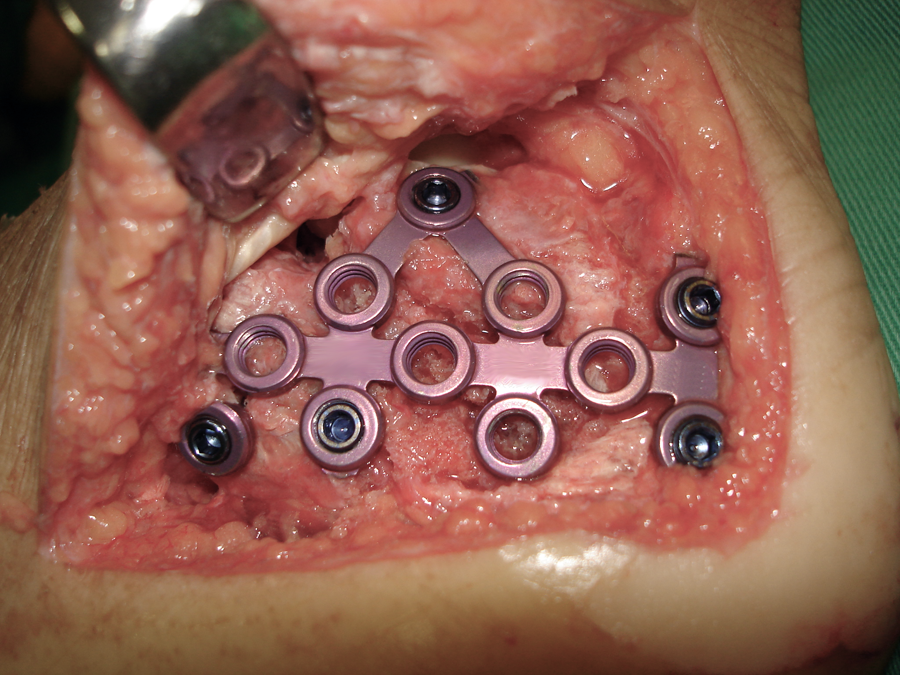
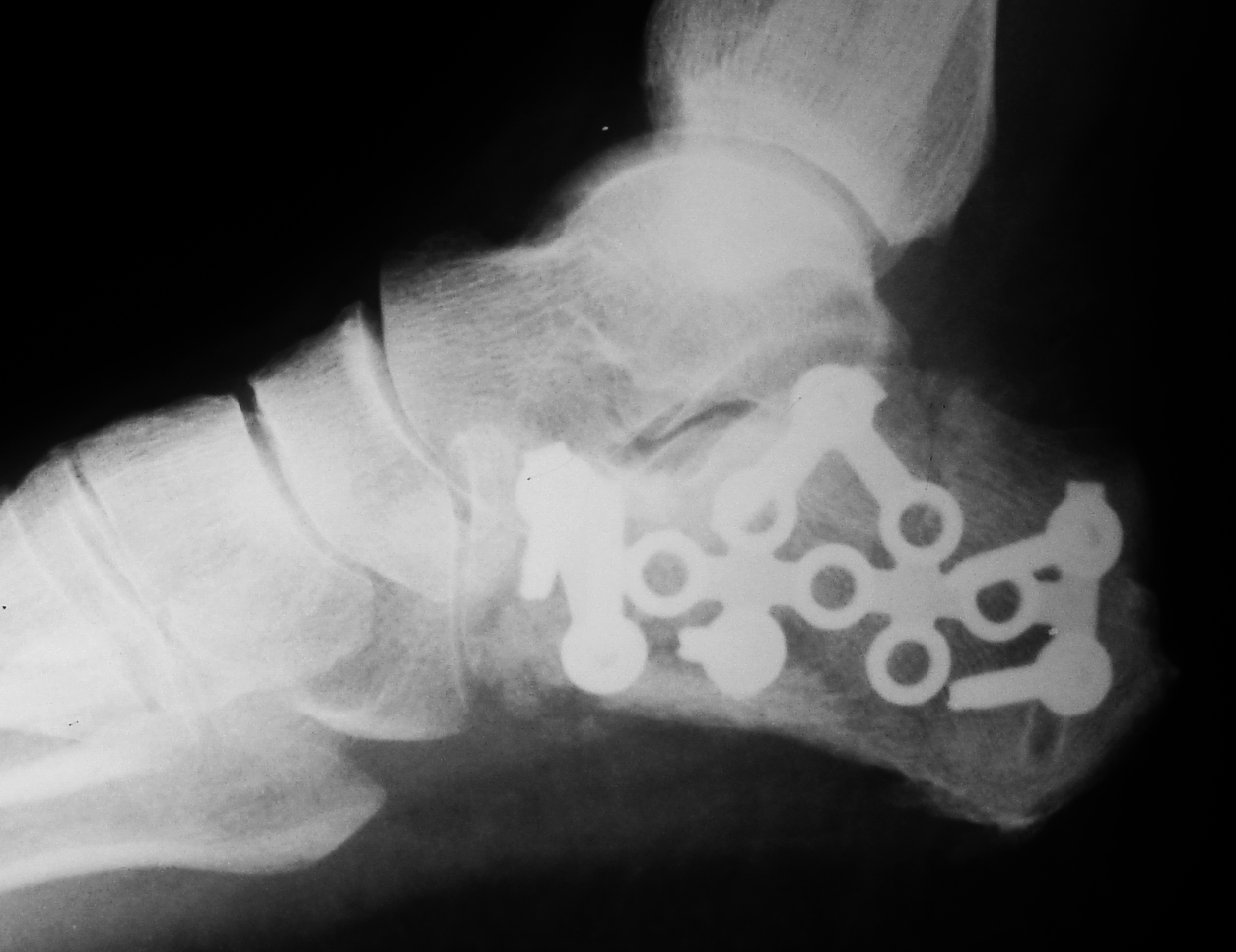
Fixação com Placa e Parafusos Rx Pós-operatório
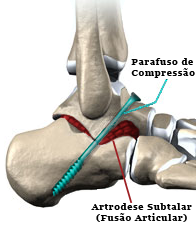
Todavia, quando o calcâneo é severamente destruído e existem muitos fragmentos pequenos, incapacitando a montagem da articulação subtalar, esta deve ser fusionada. Isto é, o calcâneo é fixado ao tálus definitivamente, evitando assim o desenvolvimento de artrose dolorosa na articulação destruída. Os movimentos de inversão e eversão são perdidos após a fusão subtalar, mas há um retorno mais rápido às atividades e ao trabalho após este tipo de cirurgia (artrodese).
Após a cirurgia, utiliza-se uma bota imobilizadora rígida e o apoio não é permitido por aproximadamente 2 a 3 meses. Os pontos são retirados na segunda ou terceira semana. A fisioterapia e os exercícios para tentar maximizar a função do pé são iniciados após o primeiro mês de pós-operatório. O tempo de recuperação, em média, é de seis meses para esse tipo de fratura, podendo permanecer algum grau de incapacidade definitiva.
Possíveis Lesões Decorrentes da Fratura do Calcâneo :
Na evolução de uma fratura do calcâneo, há muitos problemas potenciais que podem ocorrer. Eles não dependem somente do tipo de tratamento empregado, mas também da gravidade da fratura, do tempo de evolução, das lesões associadas e dos cuidados que o paciente deve ter. Algumas possíveis lesões são:
1. Dor subtalar : Dor na parte detrás do calcanhar, do lado de fora do tornozelo. Ela está presente na articulação do calcanhar (articulação subtalar) e é geralmente causada pelo desgaste e irregularidade (artrose) dessa articulação.
2. Rigidez na articulação subtalar : Independente do tipo de tratamento, existe sempre alguma limitação do movimento para dentro e para fora do pé. Isso é chamado de inversão e eversão. O problema ocorre devido aos danos da superfície da cartilagem da articulação, que é frequentemente associada com a artrose.
3. Alargamento do calcanhar e dificuldade com uso de calçados : Esse problema ocorre principalmente quando a cirurgia não é realizada e o calcâneo permanece deformado.
4. Dor na parte externa do calcanhar e na parte externa do tornozelo : Pode ocorre devido a uma lesão dos tendões (tendões fibulares). Este é um problema comum quando a cirurgia não é realizada e ocorre devido ao alargamento do osso do calcanhar, que comprime e machuca os tendões fibulares.
5. Dor plantar : Pode ser um problema grave e de difícil tratamento, principalmente quando a gordura da planta do pé sofre traumatismo ou ferimento no momento do trauma.
6. Dor e ardência plantar e na parte interna do pé : Isso pode ocorrer como resultado do alargamento do calcanhar na porção interna do pé e é provocada pela irritação do nervo tibial, chamada de síndrome do túnel do tarso.
Tratamento da Artrose da Articulação do Calcanhar (Artrose Subtalar) :
A artrose da articulação subtalar causa rigidez da parte detrás do pé, dificultando a acomodação do pé ao solo e causando dor na parte externa e na lateral do tornozelo. Andar em terreno irregular é difícil, pois o movimento de inversão e eversão estão bloqueados ou muito limitados.
O tratamento sem cirurgia pode ser feito com o uso de medicação antinflamatória, fisioterapia e infiltração de corticóide na articulação subtalar, além do uso órteses para sustentação e imobilização da articulação desgastada.
O tratamento cirúrgico é indicado caso a dor seja incapacitante e dificulte o paciente para retornar ao trabalho e à atividade diária. Há diferentes tipos de cirurgia que podem ser executadas, determinadas pela gravidade da deformidade, o grau de artrose e outras alterações concomitantes.
Normalmente a fusão da articulação dolorosa, chamada de artrodese, alivia a dor e promove uma melhor condição para o paciente. Quando permanece o alargamento do calcanhar, causando ou não dor nos tendões fibulares, pode-se associar a osteotomia lateral (corte ósseo lateral) juntamente com a artrodese.
Quando a deformidade do calcanhar é grave, a fusão da articulação subtalar não é o suficiente, podendo ser necessário o uso de enxerto ósseo, retirado do próprio paciente, para reconstruir uma dimensão e uma forma mais aceitável anatomicamente.
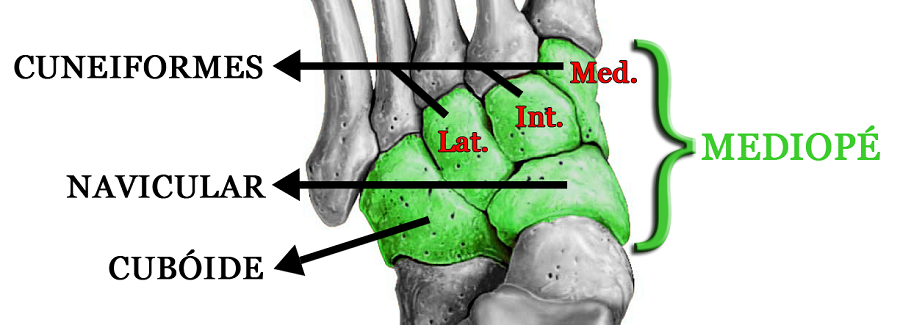
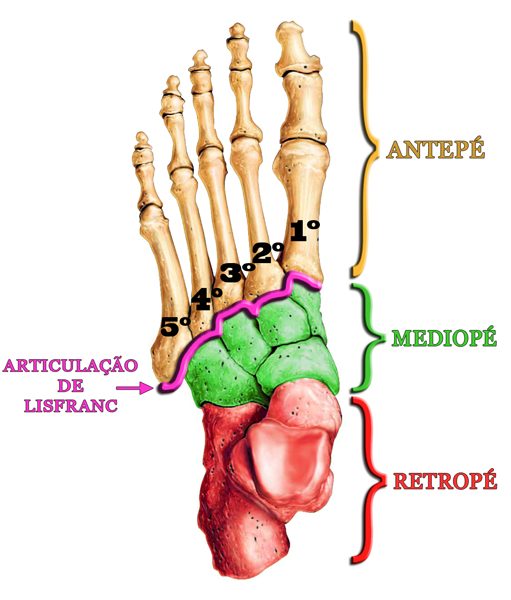
Fraturas do Mediopé
O mediopé é formado por cinco ossos: o navicular, o cubóide e três cuneiformes (medial, intermédio e lateral). Ele conecta o retropé (calcâneo e tálus) com o antepé (metatarsos e dedos) através de várias articulações, que formam um complexo ligamentar bastante estável.
Essas três divisões (retropé, mediopé e antepé) são delimitadas por dois conjuntos articulares específicos: a articulação de Chopart e a articulação de Lisfranc. (Obs.: Os nomes são epônimos, dados em homenagem aos médicos franceses François Chopart e Jacques Lisfranc).
A articulação de Chopart subdivide o pé em retropé e mediopé. É formada pelas articulações entre o tálus e o navicular e entre o calcâneo e o cubóide.
A articulação de Lisfranc subdivide o pé em mediopé e antepé. É formada pelas articulações entre os três cuneiformes e os três primeiros metatarsos (1º, 2º e 3º) e entre o cubóide e os dois metatarsos laterais (4º e 5º).
Vários ligamentos envolvem o navicular, alguns são essenciais para que possamos caminhar e correr. Na sua borda medial, insere-se o tendão tibial posterior, fundamental para o movimento e sustentação do arco do pé.
Esses dois conjuntos articulares são importantes para absorção do impacto, acomodação do pé ao solo e transferência de força na impulsão.
O conjunto de movimentos dos ossos do mediopé, com o tálus e o calcâneo, possibilita a variação entre a flexibilidade para a adaptação, na hora em que tocamos o pé no solo, e a estabilidade necessária para termos impulso, na hora em que damos o passo ou corremos.
As fraturas que envolvem o mediopé podem ser ocasionadas por traumas diretos (queda de objeto pesado, esmagamentos, projétil de arma de fogo, …) ou por traumas indiretos (entorses, queda de altura, acidentes veiculares, …). Raramente são fraturas isoladas e quase sempre estão associadas a lesões ligamentares importantes.
Fraturas do Navicular
O navicular é um osso que se articula com a cabeça do tálus e com os três cuneiformes. Ele possui a forma de uma ferradura e está localizado na porção mais alta do arco plantar, a curvatura medial da planta do pé. É um importante osso para os movimentos do mediopé, principalmente para a pronação e supinação (movimento para fora e para dentro com rotação).
Vários ligamentos envolvem o navicular, alguns são essenciais para que possamos caminhar e correr. Na sua borda medial, insere-se o tendão tibial posterior, fundamental para o movimento e sustentação do arco do pé.
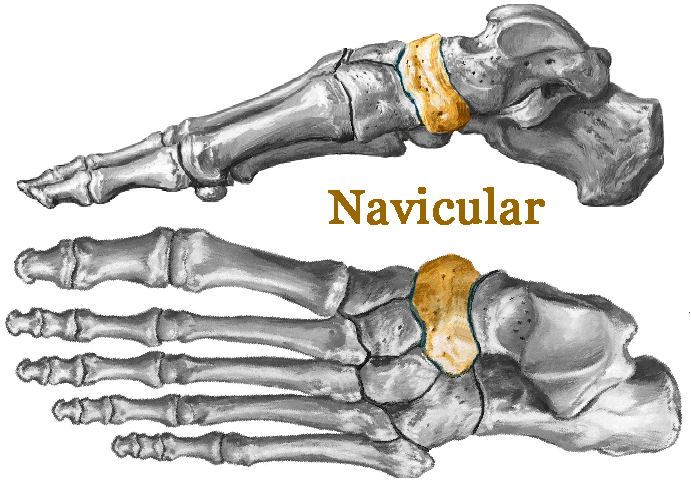
Sua face anterior tem três articulações para os cuneiformes, mas elas possuem muito pouco movimento entres os ossos.
O navicular apresenta uma grande área coberta de cartilagem, que forma as articulações descritas acima. Por isso, a sua irrigação sanguínea é formada por poucos vasos que penetram pela face dorsal, plantar e pela borda medial. Isto interfere na sua cicatrização em casos de fraturas graves, principalmente em pacientes idosos.
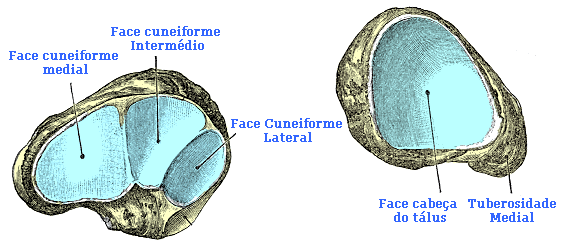
Quais os tipos de fraturas do navicular ?
São basicamente quatro tipos:
1. Fratura por Avulsão Cortical
São normalmente fraturas pequenas, ocasionadas pela tração ligamentar e arrancamento de pequeno fragmento ósseo. O local mais comum é na borda superior do navicular.
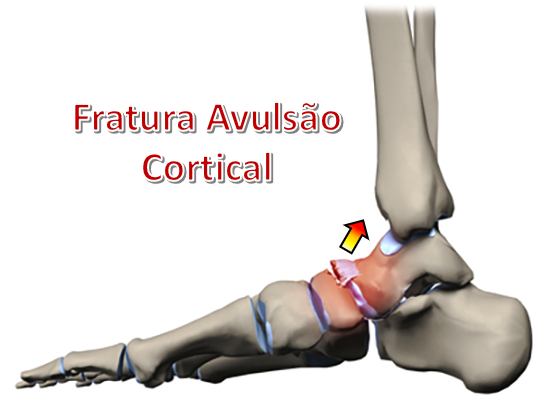
2. Fratura da Tuberosidade Medial
É uma fratura ocasionada pela tração do tendão tibial posterior e ligamento deltóide em entorses do tornozelo onde o pé roda externamente (entorse em eversão).
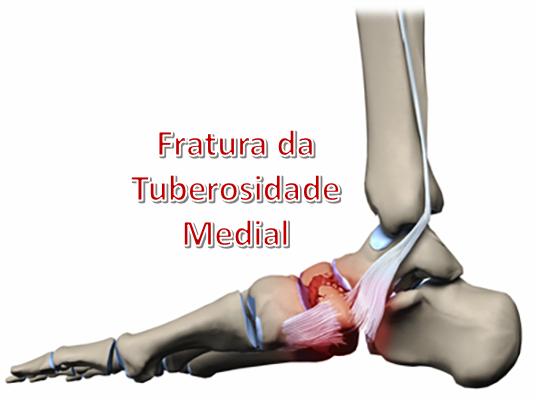
3. Fratura do Corpo do Navicular
São fraturas graves, ocasionadas por traumas de grande intensidade como queda de altura ou acidentes de moto. O deslocamento de pelo menos um dos fragmentos quase sempre ocorre e, nas fraturas mais graves, há destruição óssea em várias pequenas partes, chamadas de fraturas cominutivas.
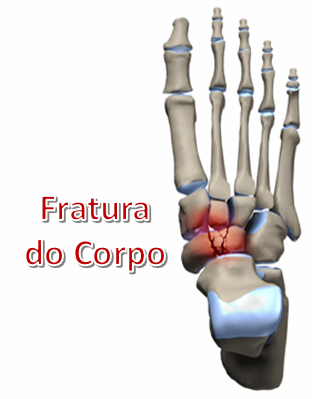
4. Fratura de Estresse do Navicular
São fraturas raras, relacionadas às atividades esportivas de impacto, principalmente em corredores.
Como é feito o diagnóstico das fraturas do navicular ?
O diagnóstico é feito através de exames de raio x e/ou tomografia computadorizada do pé. Nos casos de fraturas de estresse, a ressonância nuclear magnética nos permite o diagnóstico precocemente.
Qual o tratamento para as fraturas do navicular ?
Fraturas por avulsão com fragmentos pequenos são tratadas com imobilização por 4 a 6 semanas. Caso haja persistência da dor ou proeminência sintomática, o fragmento deve ser retirado cirurgicamente.
Fraturas da tuberosidade medial raramente são cirúrgicas. Quando o deslocamento é maior que 5 mm pode não ocorrer a consolidação óssea, nesses casos, a cirurgia está indicada para reduzir e fixar o fragmento avulsionado.
Fraturas do corpo do navicular sem deslocamento são tratadas com imobilização e retirada do apoio por 8 a 10 semanas. Fraturas deslocadas exigem a redução e fixação cirúrgica com fios, placas e/ou parafusos metálicos. Nos casos com múltiplos fragmentos pequenos (cominuição), pode-se utilizar a fixação externa para manter o espaço aberto até que ocorra a consolidação da fratura.
A fusão óssea (artrodese), entre o navicular e o tálus ou entre o navicular e os cuneiformes, pode ser indicada como tratamento inicial de fraturas graves ou, mais tardiamente, para tratar a artrose e dor residual. Enxerto ósseo, retirado do próprio paciente, pode ser necessário durante o procedimento cirúrgico para preencher defeitos e substituir a perda óssea ocasionada pela fratura.
Após a cirurgia, o paciente deve permanecer sem apoio e imobilizado por aproximadamente 10 a 12 semanas, até que haja união óssea nos exames de raio x.
Fraturas de estresse são tratadas com a suspensão da atividade esportiva, retirada do apoio e imobilização por 6 a 8 semanas. O tratamento cirúrgico é raro e está indicado quando ocorre a separação dos fragmentos em uma fratura completa.
Que complicações podem ocorrer nas fraturas do navicular ?
As complicações mais comuns são: a não consolidação óssea, a deformidade residual, o desgaste da articulação (artrose) e a necrose avascular do navicular.
A necrose avascular do navicular pode acontecer após fraturas graves, quando há ruptura dos vasos e deficiência de circulação sanguínea. Isso pode acometer a totalidade ou parte do osso. Quando ocorre a necrose avascular, o osso torna-se frágil, podendo ocasionar seu desmoronamento (colapso), alterar a sua forma e levar à artrose, isto é, degenerar a articulação envolvida.
A dor e a deformidade do pé para dentro (varismo) exige o tratamento cirúrgico para restabelecer o tamanho do navicular e fixar as articulações deterioradas, para isso, pode ser necessário a utilização de enxerto ósseo do próprio paciente.
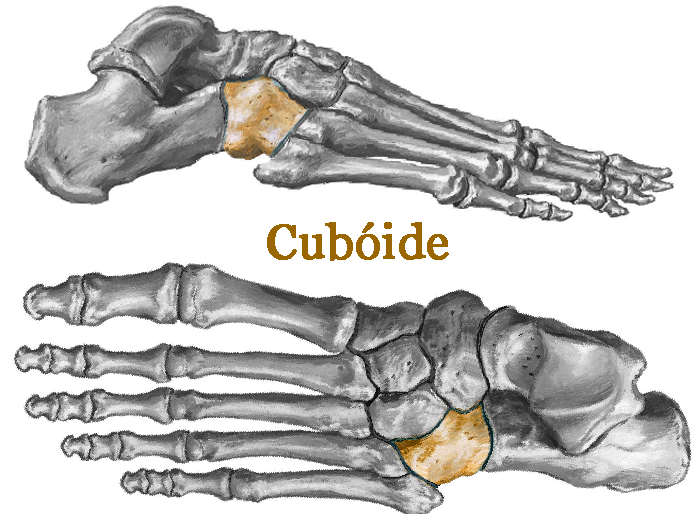
Fraturas do Cubóide
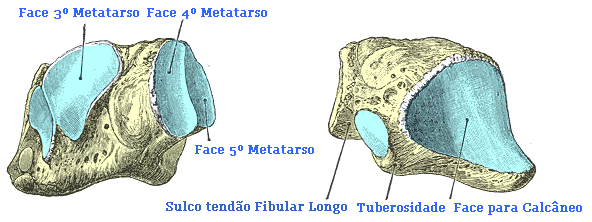
O cubóide localiza-se na porção lateral do pé entre o calcâneo as bases do terceiro, quarto e quinto metatarsos. Na sua porção plantar possui um sulco por onde passa o tendão fibular longo.
Quais os tipos de fratura do cubóide ?
Lesões isoladas são raras, mas entorses e traumas de grande energia podem ocasionar fraturas por compressão ou avulsão (arrancamento) associadas a outras fraturas do pé.
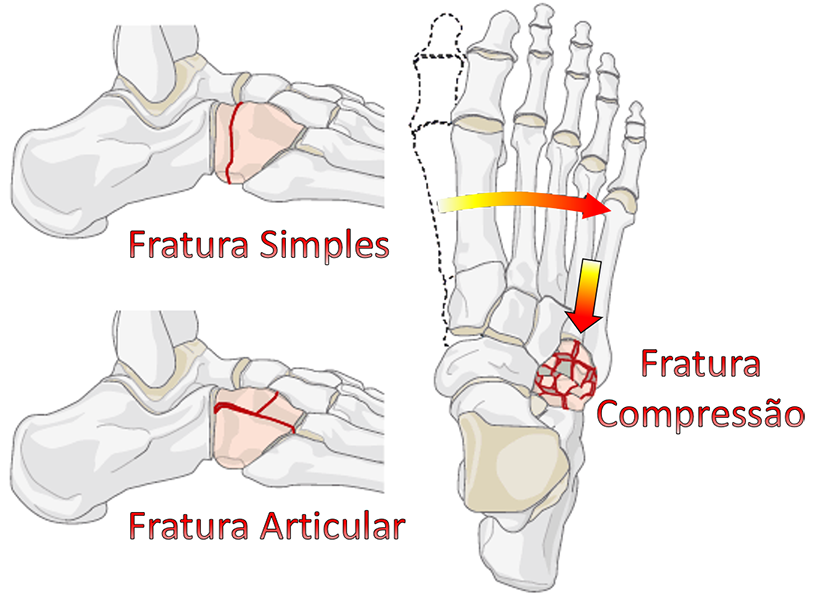
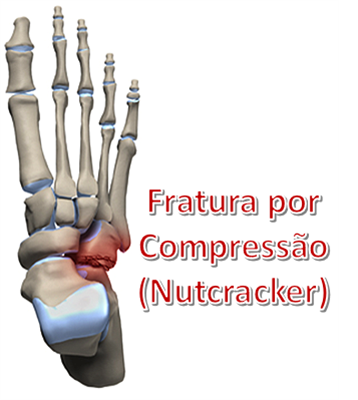
1. Fraturas por Compressão
As fraturas por compressão ocorrem quando o cubóide é esmagado entre o calcâneo e os metatarsos. Esse tipo de fratura é chamado de fratura em quebra-nozes (Nutcracker Fracture). Na maioria das vezes são fraturas graves, com fragmentação e perda do comprimento do osso.
2. Fraturas por Avulsão
As fraturas por avulsão são as mais comuns. Normalmente a região que mais fratura é a parede lateral do cubóide, por tração ligamentar relacionada com entorse do tornozelo.
Como é feito o diagnóstico das fraturas do cubóide ?
O diagnóstico pode ser feito através do raio x e da tomografia computadorizada, esta última permite um melhor entendimento e visualização dos fragmentos ósseos, assim como o diagnóstico de luxações associadas.
Qual o tratamento para as fraturas do cubóide ?
Fraturas por avulsão ou fraturas sem deslocamento são tratadas com imobilização e retirada do apoio por aproximadamente 4 a 6 semanas.
Fraturas desviadas ou com muitos fragmentos pequenos (cominutivas), que encurtam o tamanho do osso, necessitam de tratamento cirúrgico para redução e fixação.
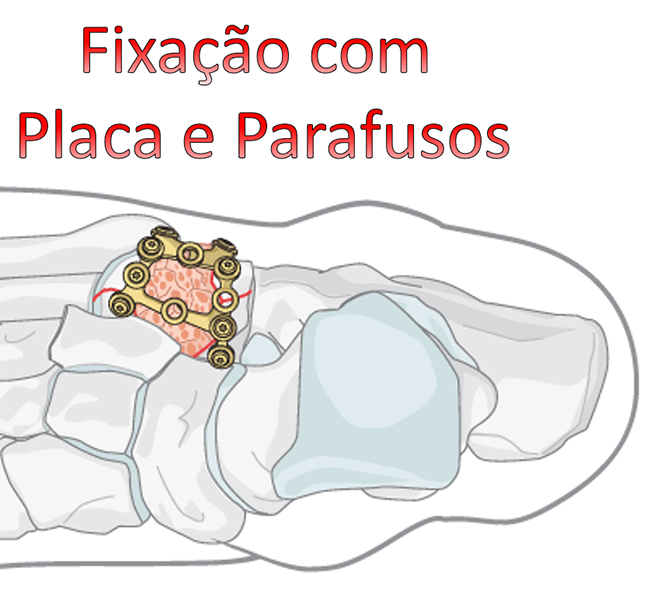
Em fraturas com grande esmagamento, enxerto ósseo pode ser utilizado para restabelecer a forma e fixador externo pode ser empregado para manter o comprimento e o espaço ósseo até a consolidação completa da fratura.
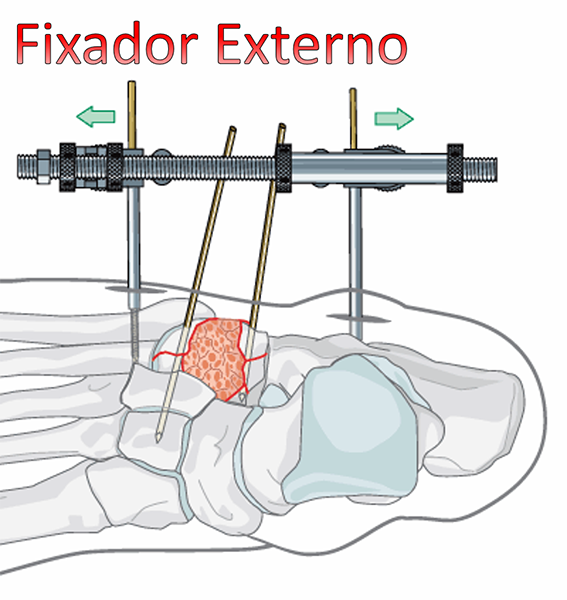
Caso haja grande perda da cartilagem articular ou dor por desgaste tardio (artrose) a solução será a fusão óssea da articulação envolvida (artrodese).
Fraturas dos Cuneiformes
Existem três ossos cuneiformes, o medial, o intermédio e o lateral. Eles estão localizados entre o navicular e os três primeiros metatarsos, sendo que o cuneiforme lateral também se articula com o cubóide e o quarto metatarso.
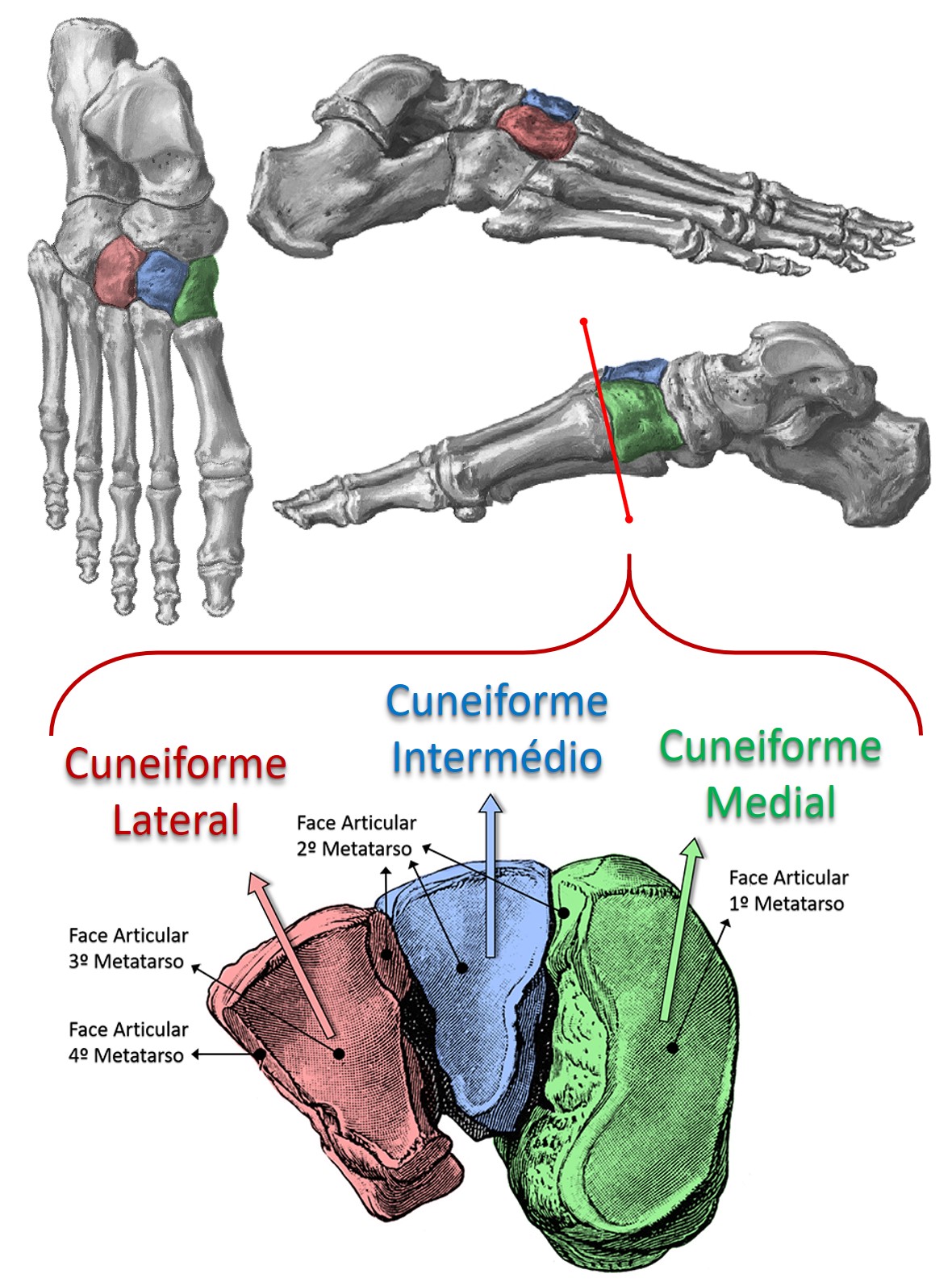
O movimento entre eles e nas articulações que os envolve é mínimo, pois estão presos firmemente por uma rede ligamentar complexa e muito forte. Portanto, as fraturas isoladas desses ossos são muito raras, causadas por trauma direto e quase sempre sem deslocamentos.
Quando associadas a traumas graves, as luxações (deslocamentos) dos cuneiformes, principalmente do medial, são as lesões mais comumente vistas.
O diagnóstico é feito facilmente através do raio X. A tomografia pode ser solicitada para avaliação de lesões complexas concomitantes.
O tratamento das fraturas sem deslocamentos é realizado com imobilização por aproximadamente 4 a 6 semanas, permitindo o apoio progressivamente de acordo com a tolerância do paciente.
Fraturas deslocadas são tratadas com cirurgia para redução e fixação.
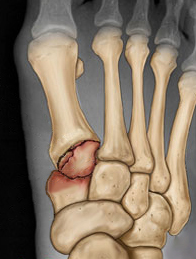
Fratura-Luxação de Lisfranc
Jacques Lisfranc de St. Martin foi um médico cirurgião francês que nasceu em 02 de abril de 1790 em Saint-Paul-en-Jarez, uma aldeia situada entre Saint-Etienne e Lyon.
Iniciou sua carreira e aprendizado cirúrgico em Lyon e, após alguns anos, mudou-se para Paris onde estudou com o famoso médico Guillaume Dupuytren. Obteve seu diploma em 1813 e trabalhou como médico do exército francês no final das guerras Napoleônicas, durante a última campanha saxônica em Leipzig (1813-1814).

Por 22 anos foi um renomado anatomista e cirurgião do Hospital La Pitté em Paris.
Ele nomeou diversas áreas anatômicas (tubérculo, ligamento e articulação de Lisfranc), lesões (fratura-luxação de Lisfranc) e descreveu diversas técnicas cirúrgicas (retirada de tumores do reto, retirada de cálculos da bexiga em mulheres e amputações do ombro e da região anterior do pé).
Jacques Lisfranc de St. Martin morreu em 13 de maio de 1847.
Em seu túmulo, no cemitério de Montparnasse (Paris), pode-se ler a mensagem:
” Se a cirurgia é brilhante quando se opera, ela é ainda mais brilhante quando não há sangue e mutilação, obtendo a cura do enfermo”

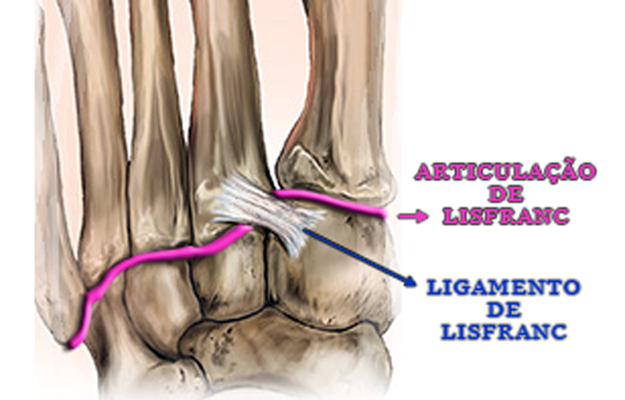
Seu nome é reconhecido na ortopedia pela descrição da lesão da articulação tarsometatarsal, isto é, a fratura-luxação que ocorre na articulação que delimita o mediopé do antepé (articulação de Lisfranc) e envolve o 1º ligamento tarsometatarsal; também descrito pelo famoso médico francês como ligamento de Lisfranc, que estabiliza a articulação entre o cuneiforme medial e 2º metatarso.
A articulação de Lisfranc subdivide o pé em mediopé e antepé. É formada pelas articulações entre os três cuneiformes e os três primeiros metatarsos (1º, 2º e 3º) e entre o cubóide e os dois metatarsos laterais (4º e 5º).
Essa lesão foi primeiramente relatada por ele, como cirurgião militar durante a guerra, quando os cavaleiros caíam de seus cavalos com o pé preso ao estribo e, na grande maioria das vezes, evoluíam com gangrena e amputação da porção frontal do pé; isto deu origem ao procedimento chamado de amputação de Lisfranc.
Ela ocorre por traumas de alta energia cinética e cisalhamento, que leva a uma fratura complexa e com deslocamento articular grave do mediopé. Atualmente é ocasionada por traumas em acidentes de trânsito, quedas de altura e em esportes de contato. Representam 0,2 % de todas as fraturas e homens com idade média de 30 anos são os mais suscetíveis a esse tipo de trauma.
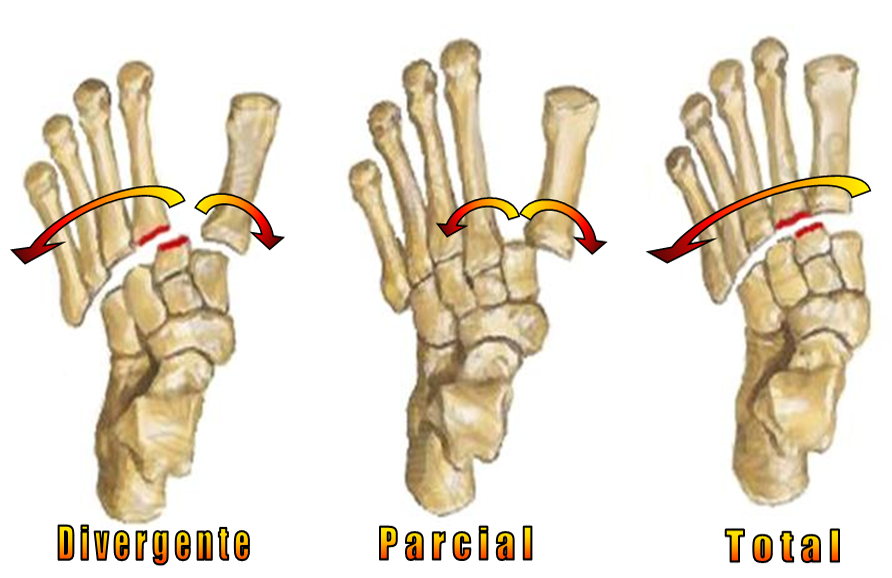
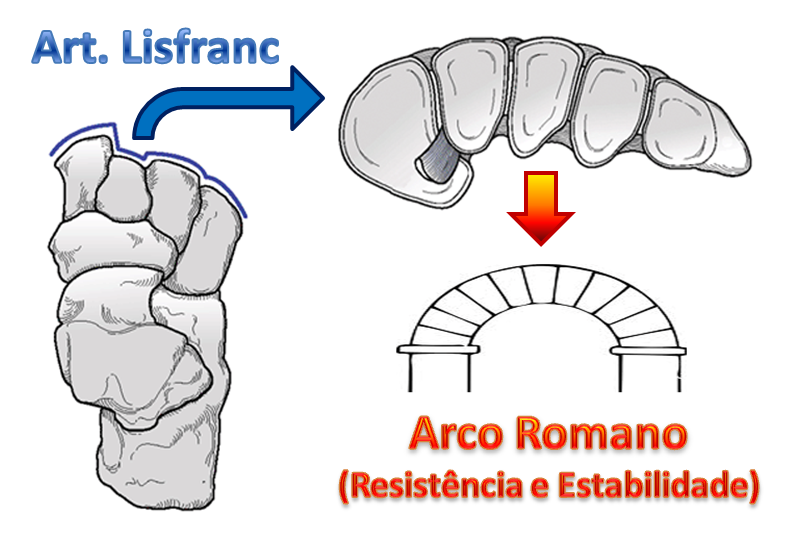
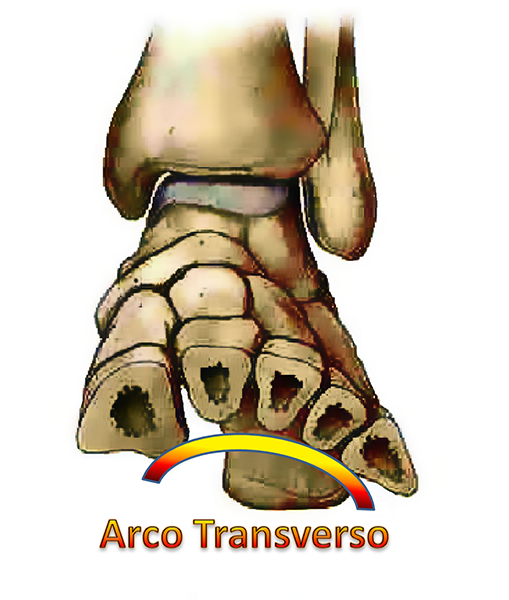
Em um plano frontal, os ossos que compõem essa articulação formam o arco transverso do pé, como se fosse um arco arquitetônico romano, o que atribui grande estabilidade e resistência ao suporte de peso e na transferência da força de impulsão e absorção de impacto.
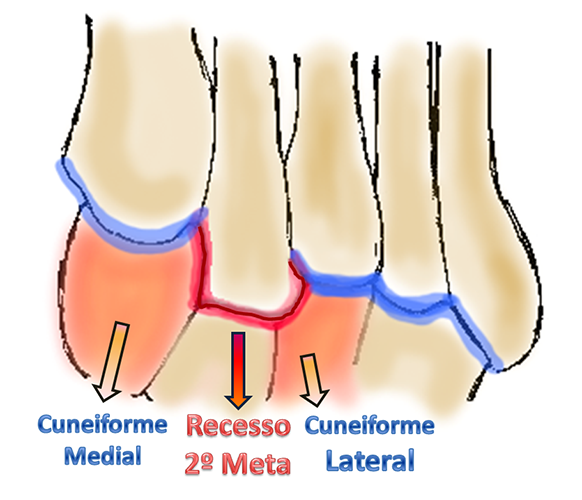
Outra característica anatômica importante é que a base do segundo metatarso encontra-se encaixada em um recesso entre o cuneiforme medial e lateral, contribuindo ainda mais para a estabilização e resistência dessa articulação.
O mecanismo de lesão pode envolver traumas diretos, como a queda de algum objeto pesado sobre o pé, ou indiretos, como a sobrecarga axial e rotação com o pé em flexão ou cisalhamento ao nível do mediopé.
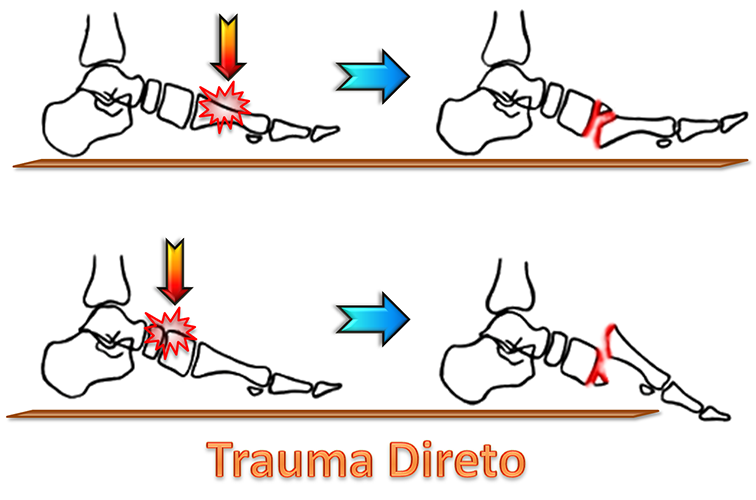
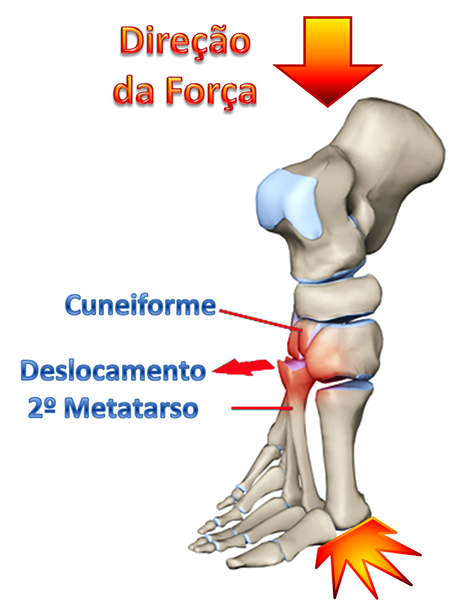
A avaliação radiológica bilateral e comparativa é muito importante para o diagnóstico e caracterização das lesões. Existem parâmetros para avaliar o correto alinhamento da articulação de Lisfranc e evitar que passem despercebidos deslocamentos pequenos.
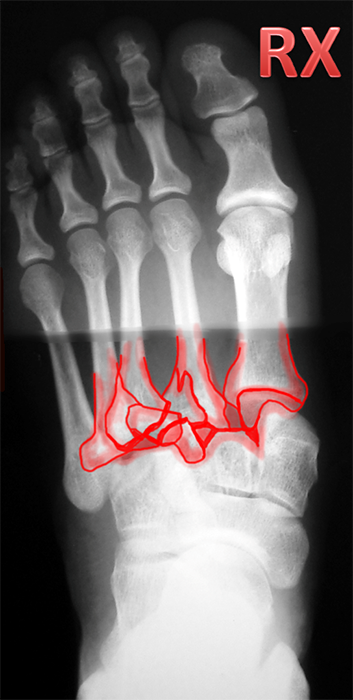
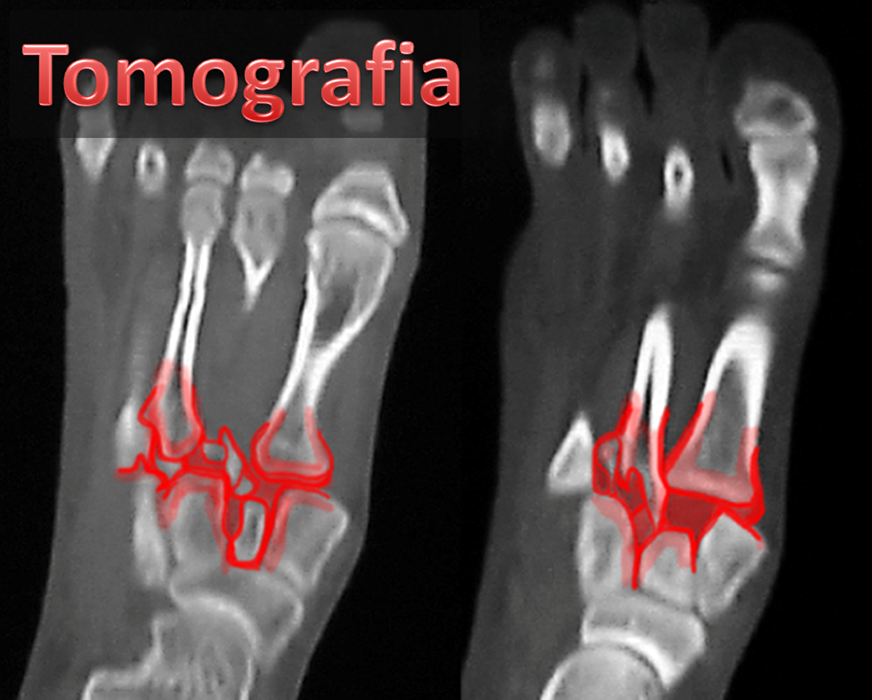
A tomografia computadorizada é um excelente exame para avaliar minuciosamente as articulações envolvidas, diagnosticar lesões duvidosas ao RX e planejar o tratamento ortopédico.
As fraturas e luxações da Lisfranc, na maioria das vezes, são lesões graves e apresentam-se com importante inchaço no meio do pé (mediopé), hematoma plantar e deformidade articular dorsal. A chance de ocorrer síndrome compartimental é alta, cerca de 40 % das lesões por esmagamento, devendo ser diagnosticada e tratada com urgência (ver Síndrome Compartimental).
O objetivo do tratamento é evitar a dor crônica e restaurar a estabilidade e a forma anatômica do pé acometido.
A indicação de tratamento cirúrgico com redução dos fragmentos, limpeza e fixação articular tem sido cada vez mais preconizada para que se alcance bons resultados. Utilizam-se fios metálicos, parafusos e placas para efetuar esse procedimento.
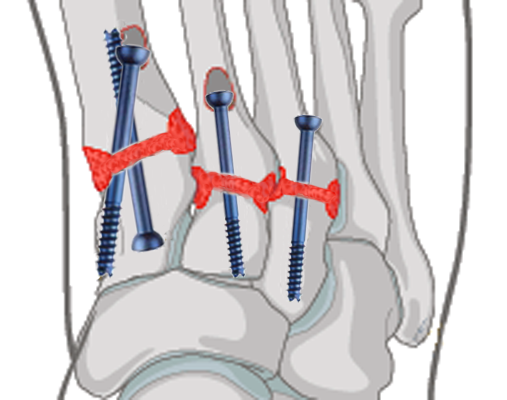
Após o tratamento cirúrgico o pé é imobilizado e retirado do apoio por aproximadamente 08 semanas. Fios e parafusos metálicos podem ser retirados ou não, dependendo da posição e da forma de fixação utilizadas.
O prognóstico após o tratamento da fratura-luxação de Lisfranc é incerto. Depende da importância da lesão e de inúmeros fatores agravantes. As complicações mais comuns são: necrose de pele, dor e deformidade residual, artrose degenerativa (desgaste articular) e a não consolidação dos fragmentos ósseos (não cicatrização óssea).
Fraturas dos Metatarsos
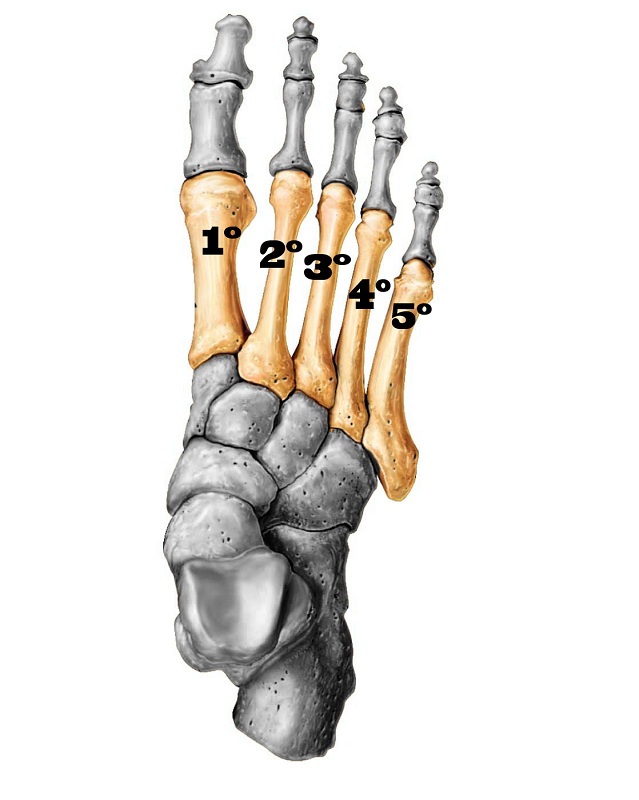
Os cinco metatarsos são ossos longos e formam o prolongamento anterior do pé, articulam-se isoladamente com cada um dos cinco dedos na sua porção mais distal (ponta do pé) e com quatro ossos do tarso (cuneiforme medial, cuneiforme intermédio, cuneiforme lateral e cubóide).
São presos entre si e ao restante do pé por fortes ligamentos, que estabilizam o arco plantar e ao mesmo tempo permitem certa flexibilidade, principalmente do quarto e quinto metatarsos, para a adaptação do pé aos desníveis do solo.
O primeiro metatarso é o mais importante, apresenta um diâmetro maior e é muito resistente. Apesar de ser o menos acometido por esse tipo de lesão, a sua fratura requer tratamento cirúrgico na grande maioria das vezes.
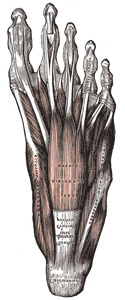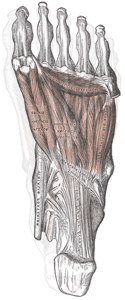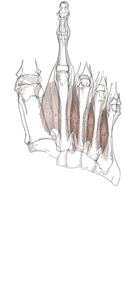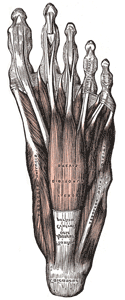
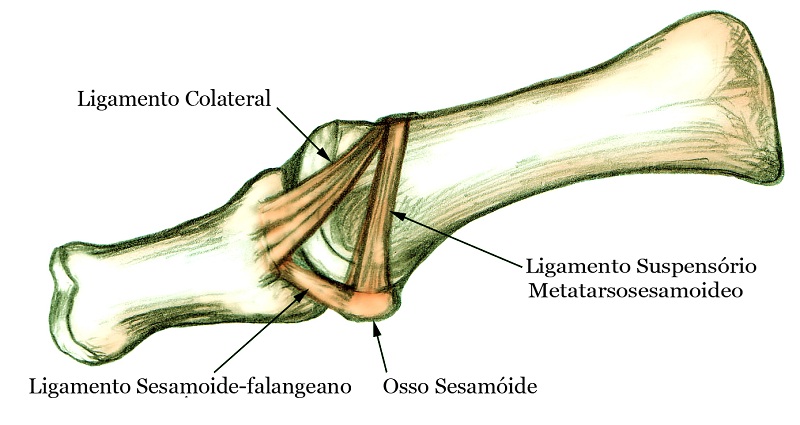
Articulação do Hallux (1ª Metatarsofalangeana)
As fraturas dos metatarsos são muito comuns, principalmente por contusão direta sobre o dorso do pé, como a queda de algum objeto, por torções ou fraturas de estresse.
Quando ocorre a contusão direta, normalmente o traço de fratura é transversal ou, nas lesões por esmagamento, pode haver múltiplos fragmentos. As torções acontecem principalmente em acidentes de motocicleta ou quedas de altura e formam fraturas espiraladas ou helicoidais.
O diagnóstico é feito através de três incidências radiográficas (antero-posterior, perfil e obliqua) de ambos os pés para avaliação comparativa.
Fratura de Estresse dos Metatarsos :
Fraturas de estresse são ocasionadas pela fadiga mecânica e pela quebra do limite de resistência do osso, estão relacionadas com movimentos de repetição e de sobrecarga contínua, como os que acontecem nos esportes de impacto, na marcha militar e na dança.
Acomete principalmente o segundo e terceiro metatarsos e, quase sempre, não apresentam alterações ao raio X no início dos sintomas, podendo levar 3 ou 4 semanas para que apareça algum sinal radiológico. Nesse caso, a ressonância nuclear magnética nos permite fazer o diagnóstico precocemente.
O tratamento é conservador com o uso de bota imobilizadora rígida sem apoio por aproximadamente 6 semanas.
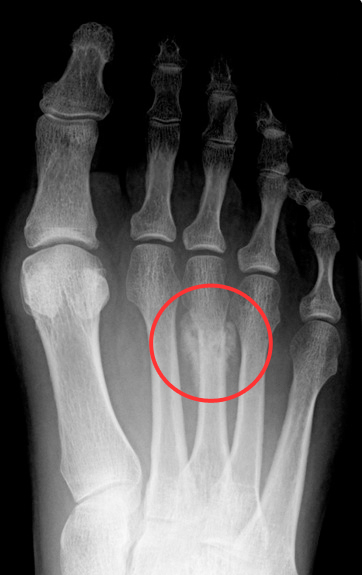
Fratura de estresse do 3º metatarso
Fraturas da Base dos Metatarsos :
Podem ocorrer isoladas ou estar relacionada com luxações do mediopé (ver: Fratura-Luxação de Lisfranc).
Fraturas que não atingem a articulação (extrarticulares) normalmente não sofrem grandes desvios e podem ser tratadas com bota imobilizadora ou sandália de sola rígida. Essas lesões podem demorar até 3 meses para sua completa consolidação.
A fratura da base do primeiro metatarso exige maior atenção e cuidado. Caso acometa a articulação ou possua vários fragmentos, ela deve ser tratada cirurgicamente.
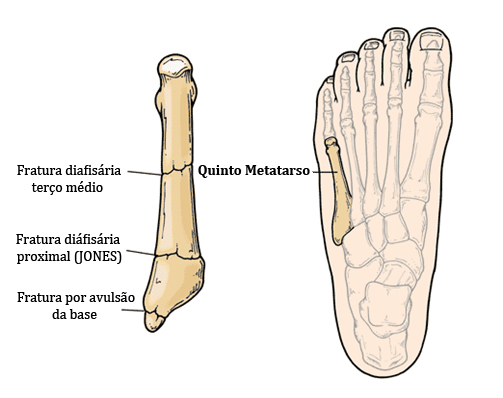
Fraturas da base do quinto metatarso são muito comuns e ocorrem com maior frequência, pois estão relacionadas ao mesmo mecanismo do entorse do tornozelo (inversão abrupta). Elas são de dois tipo: fraturas por avulsão e fraturas diafisárias proximais (fratura de Jones).
As fraturas por avulsão acontecem quando ocorre uma contratura rápida do tendão fibular curto ( que se prende na tuberosidade do osso) durante um entorse do tornozelo. A maioria dessas fraturas podem ser tratadas com o uso de bota rígida imobilizadora por 4 a 6 semanas.
As fraturas diafisárias proximais, também chamadas de fratura de Jones, acontecem pelo movimento forçado para dentro do pé (adução). Essas fraturas demoram para cicatrizar e o tratamento não cirúrgico implica na utilização de bota rígida imobilizadora sem apoio por 6 a 10 semanas. Além disso, cerca de 1/3 dos pacientes tratados sem cirurgia fraturam novamente assim que iniciam com o apoio total do peso. Fraturas em esportistas, deslocadas ou que não consolidaram com o tratamento conservador, devem ser fixadas cirurgicamente.
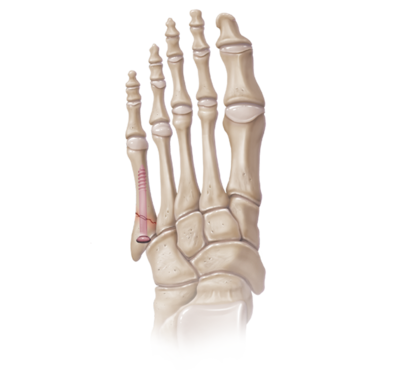

Fraturas do 5º metatarso Fixação na Fratura de Jones
Fraturas do Terço Médio dos Metatarsos (Diafisárias) :
Não raras vezes as fraturas do terço médio dos metatarsos passam despercebidas por estarem associadas a traumas graves, que envolvem múltiplas fraturas e lesões de órgãos internos.
Dor, hematoma e edema no dorso do pé são os sinais clínicos e impede que o paciente apóie o pé fraturado.
O tratamento conservador com bota imobilizadora rígida está indicado quando não existe desvios ou encurtamento excessivo. O apoio deve ser precoce, de acordo com a tolerância da dor pelo paciente.
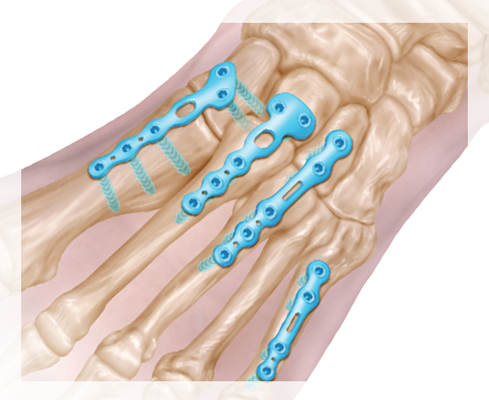
Fraturas expostas ou com desvios, principalmente na direção dorsal ou plantar, devem ser reduzidas e fixadas cirurgicamente. Esses desvios causam alterações na distribuição do apoio frontal do pé e, se não corrigidos, podem provocar dor ao caminhar e calosidades de difícil tratamento. Pinos, miniparafusos e miniplacas são utilizados para reconstruir essas fraturas.
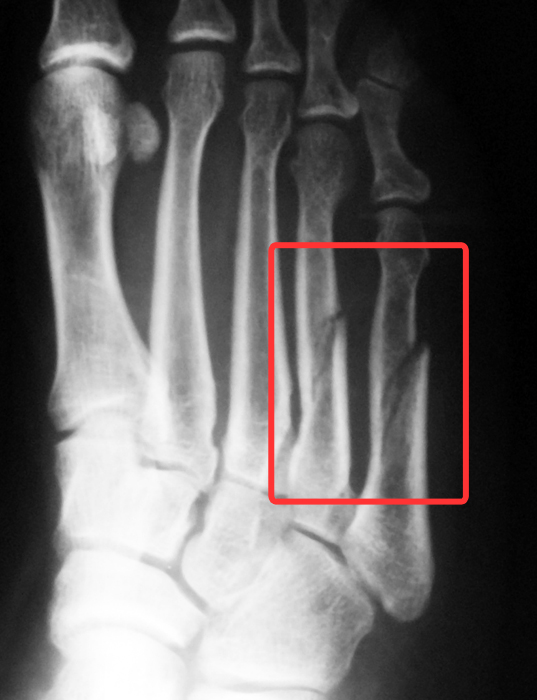
Fratura oblíqua do 4º e 5º metatarsos
Fraturas do Colo e da Cabeça dos Metatarsos :
O terço distal dos metatarsos (porção mais frontal) é o segmento mais fino e mais flexível desses ossos e forma as articulações com os dedos (metatarsofalângicas). A maioria das fraturas que envolvem o colo ou a cabeça dos metatarsos são múltiplas e apresentam desvios, podendo também causar dor e calosidades plantares se não forem reduzidas corretamente.
Deslocamentos pequenos podem ser reduzidos por manipulação e fixados com pinos percutâneos. Desvios maiores exigem a cirurgia aberta para que seja feito o alinhamento e a fixação dos segmentos. Fraturas sem deslocamento são tratadas com sandália ou bota ortopédica de solado rígido e o apoio pode ser liberado precocemente, de acordo com a tolerância da dor pelo paciente.
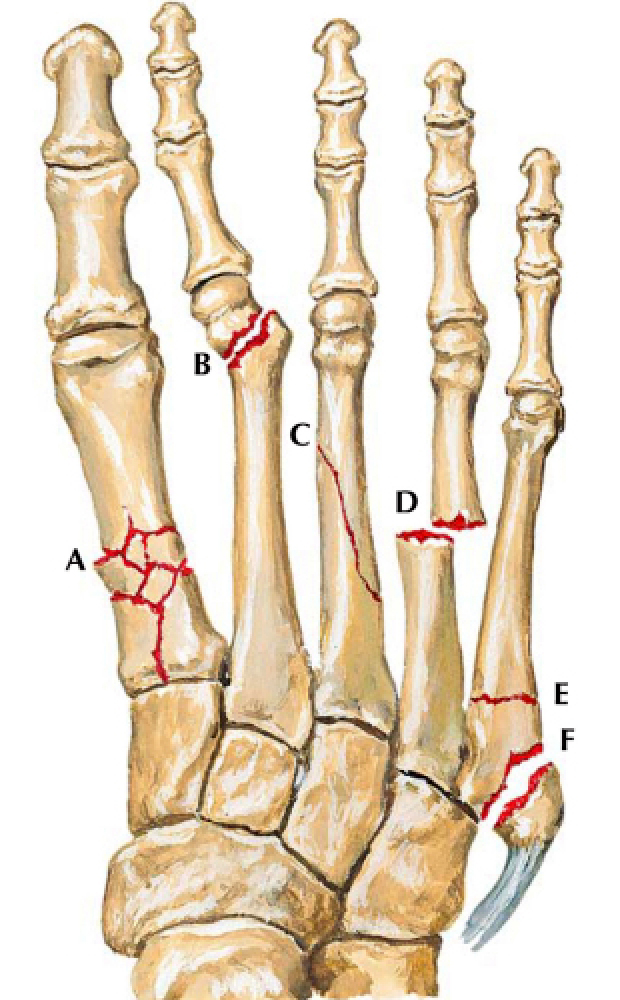
Fratura dos Metatarsos:
A – Fratura multifragmentar da base do 1º metatarso.
B – Fratura deslocada do colo.
C – Fratura oblíqua.
D – Fratura transversa.
E – Fratura da base do 5º metatarso (Jones).
F – Fratura avulsão do 5º metatarso.
Fraturas dos Dedos do Pé
Fraturas dos dedos dos pés ocorrem muito freqüentemente. As lesões mais comuns são aquelas onde há um impacto frontal direto contra alguma superfície sólida ou canto de algum móvel ou parede, nesses casos, o menor dedo do pé é o mais acometido. Outro mecanismo é pela queda de algum objeto pesado sobre os dedos.

O primeiro dedo do pé (Hallux) é formado por duas falanges: a proximal e a distal; os demais dedos, os dedos menores (2º, 3º 4º e 5º dedos), são formados por 3 falanges: a proximal, a média e a distal.
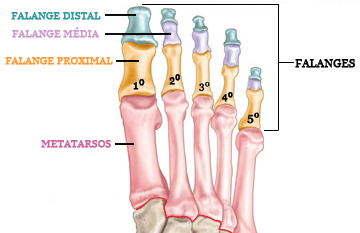
Fraturas das falanges do Hallux (1º dedo – “dedão do pé”) são mais importantes funcionalmente que as fraturas dos dedos menores. A falange distal é a mais freqüentemente fraturada por queda de objetos pesados.
O hematoma subungueal (sangramento embaixo da unha) pode ocasionar bastante dor e sensação de compressão. Quando esse tipo de sangramento estiver presente, pode ser realizada a drenagem do sangue com agulha estéril, tomando cuidado com a assepsia (limpeza) do local para evitar infecção do foco da fratura.
A unha não deve ser retirada. Ela serve como guia para a nova unha que crescerá e auxilia na estabilização da fratura óssea subjacente.
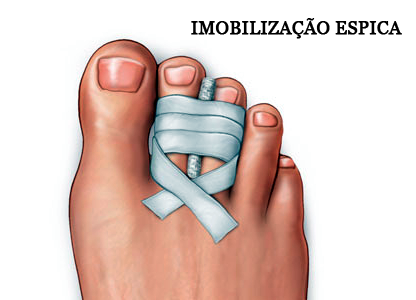
Embora sejam bastante dolorosas, as fraturas dos dedos dos pés raramente exigem algum procedimento específico. Normalmente, a imobilização tipo espica e o uso de uma sandália larga e confortável é o suficiente para que a diminua o inchaço e a fratura consolide em poucas semanas.
Em luxações ou fraturas com fragmentos deslocados indica-se a redução sob anestesia loca. Se houver instabilidade e dificuldade em manter os fragmentos bem posicionados, a fixação cirúrgica deve ser realizada.
Ocasionalmente podem ocorrer fraturas graves e expostas por esmagamento dos ossos e da unha. Isso é terrivelmente doloroso e ás vezes é necessário a correção cirúrgica com fios e parafusos metálicos. Após a cirurgia o paciente pode caminhar com o uso de uma sandália pós-operatória (tipo Barouk) até a cicatrização óssea estar completa (8 -10 semanas).
Síndrome Compartimental
As estruturas anatômicas internas (ossos, músculos, tendões, ligamentos, veias, artérias e nervos) estão envoltas por tecidos de conexão (fáscias) que formam compartimentos estanques. Esses compartimentos mantêm essas estruturas posicinadas e separadas, permitindo o livre movimento interno dos músculo e tendões.
No pé existem 9 compartimentos: um medial, um lateral (em azul), quatro interósseos (em verde), um do músculo adutor do Hallux e dois centrais (em vermelho). Os centrais são chamados de superficial e profundo.
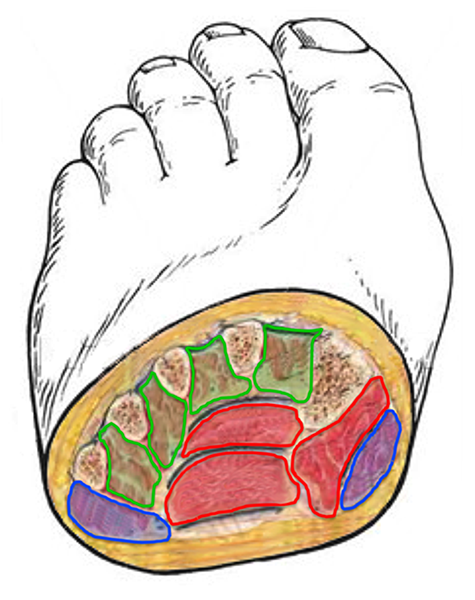
Os Nove Compartimentos do Pé
Traumas graves, com múltiplas fraturas e lesões musculares, esmagamentos ou fraturas com grande deslocamento causam um extenso inchaço (edema tenso) no membro afetado.
Esse extenso edema pode aumentar gravemente a pressão intracompartimental desses espaços, afetar a pressão vascular e diminuir o fluxo sanguíneo local.
A síndrome compartimental instala-se quando o aumento da pressão no interior de um compartimento fechado, reduz a perfusão sanguínea a um nível inferior àquela necessária para que seja mantida a viabilidade dos tecidos.
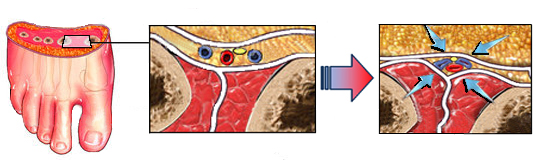
A dor é muito intensa, muitas vezes desproporcional ao trauma. Pode haver diminuição da sensibilidade, sensação de formigamento ou queimação (parestesia). Edema tenso, equimose e hematoma podem estar presentes. Muitas vezes ocorre a formação de bolhas (flictenas) na pele, de conteúdo seroso ou sanguíneo.
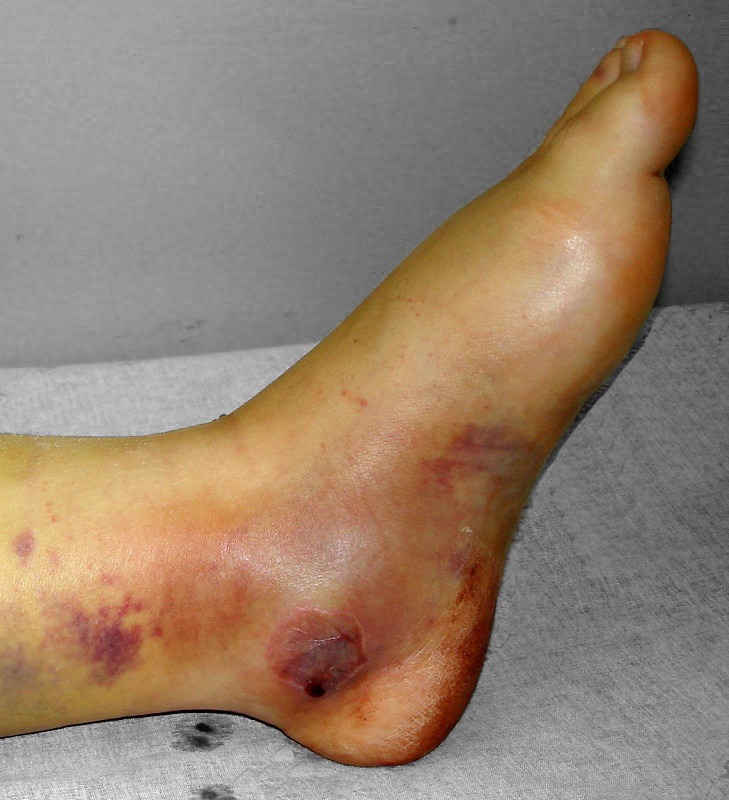
Edema tenso, equimose e flictena por grave fratura do calcâneo
O tecido muscular é o mais vulnerável à falta de circulação sanguínea, ocorrendo isquemia e necrose em poucas horas. Quanto maior o tempo de isquemia (falta de sangue) maior a necrose e as lesões irreversíveis nos tecidos.
O único tratamento para a síndrome compartimental é a fasciotomia, isto é, a abertura cirúrgica dos compartimentos para aliviar a pressão interna e restabelecer a circulação sanguínea para os tecidos.
As fraturas devem ser fixadas e a fasciotomia deve ser mantida aberta sob curativo por, no mínimo, 48 horas. Devendo ser fechada tardiamente quando houver melhora tecidual e diminuição do edema.
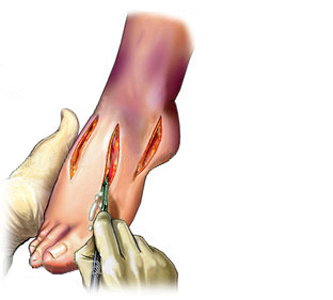
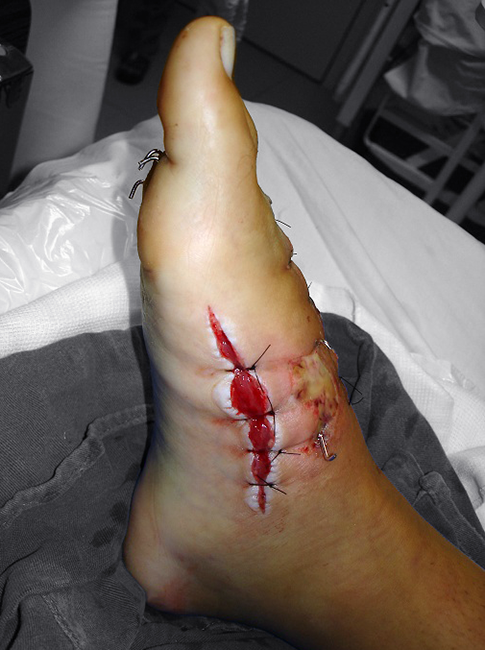
Fasciotomia descompressiva do pé Fasciotomia descompressiva e fixação óssea
de fraturas complexas do pé
A demora no diagnóstico e no tratamento, maior que 6 horas após a instalação da síndrome compartimental, pode causar sequelas como atrofia muscular, perda de força, deformidades articulares e alterações da sensibilidade.
No pé, os esmagamentos, as fraturas do calcâneo, as fraturas do tálus e a fratura-luxação de Lisfranc, todas provocadas por traumas de grande intensidade, são as que mais ocasionam a síndrome compartimental. Se não tratada, a alteração mais comum é a deformidade em garra dos dedos, além da possibilidade de ocorrer outras sequelas mais graves.